סיכום קצר: הטרנספורמציה הדיגיטלית בתחום הבריאות משלבת טכנולוגיות מתקדמות כגון בינה מלאכותית, רפואה מרחוק, מערכות רשומות רפואיות אלקטרוניות (EHR) והאינטרנט של הדברים (IoT) כדי לשפר את הטיפול בחולים, את היעילות התפעולית ואת התוצאות הקליניות. על פי מחקרים, 92% ממערכות הבריאות פועלות לקידום הטרנספורמציה הדיגיטלית בעיקר כדי לשפר את חוויית המטופל, בעוד ש-75% מבתי החולים בארה"ב משתמשים כיום במערכות אלקטרוניות. טרנספורמציה זו מתמודדת עם אתגרים קריטיים, בהם הפחתת עלויות, אבטחת מידע ונגישות לטיפול, ובמקביל מכשירה את ארגוני הבריאות לחדשנות בת-קיימא.
תחום הבריאות נמצא בצומת דרכים טכנולוגי. הענף, שבעבר הסתמך על תיקי מטופלים מנייר וייעוצים פנים אל פנים, מאמץ כיום בינה מלאכותית, ניטור מרחוק וניתוח נתונים חיזויי.
אבל העניין הוא כזה: טרנספורמציה דיגיטלית אינה מסתכמת רק באימוץ כלים חדשים. היא משנה באופן מהותי את אופן הפעולה של ארגוני הבריאות, את אופן קבלת ההחלטות של אנשי הצוות הרפואי ואת חוויית הטיפול של המטופלים.
מחקר שנערך במסגרת תוכנית המחקר בתחום הבריאות הדיגיטלית של הסוכנות למחקר ואיכות שירותי הבריאות (Agency for Healthcare Research and Quality), הפועלת מזה 20 שנה, מראה כי שינוי זה הלך והתעצם לאורך זמן. מה שהתחיל כרישום אלקטרוני בסיסי התפתח למערכות אקולוגיות דיגיטליות מקיפות המשפיעות על כל היבט של מתן שירותי הבריאות.
תוכנית המימון הקנדית בתחום הבריאות הדיגיטלית השקיעה 1.44 מיליארד דולר קנדי ב-22 צוותי מחקר, מה שממחיש את היקף המשאבים הנזרים לחדשנות בתחום הבריאות הדיגיטלית. התוצאות? השפעות המשתרעות על פיתוח יכולות, יצירת ידע וקבלת החלטות מבוססת ראיות.
מדריך מקיף זה מפרט מה משמעותו האמיתית של השינוי הדיגיטלי עבור ספקי שירותי בריאות, אילו טכנולוגיות מובילות את השינוי, ואילו צעדים מעשיים יכולים ארגונים לנקוט כדי ליישם מערכות אלה בהצלחה.
מה משמעותה של טרנספורמציה דיגיטלית עבור תחום הבריאות
הטרנספורמציה הדיגיטלית בתחום הבריאות מתייחסת לשילוב טכנולוגיות דיגיטליות בכל מערכות הבריאות, במטרה לשנות באופן מהותי את האופן שבו הטיפול ניתן, נתפס ומנוהל.
בניגוד לדיגיטציה פשוטה — המרת מסמכים מנייר לפורמטים אלקטרוניים — שינוי אמיתי כרוך בחשיבה מחודשת על תהליכי עבודה, מודלים טיפוליים ומערכות היחסים עם המטופלים באמצעות הטכנולוגיה.
לפי האקדמיה הלאומית לרפואה (2026), תחום הבריאות עדיין מפגר בפיתוח התשתית הדיגיטלית האיתנה הנדרשת למימוש מלא של חידושים, בהשוואה למגזרים מקושרים אחרים. פער זה מגביל את הפוטנציאל לשיפור ביעילות, בנגישות, במניעה, באבחון, בטיפול ובתוצאות בתחום בריאות הציבור.
מחקר שפורסם בכתב העת International Journal of Environmental Research and Public Health (2023) מצביע על יתרונות הכוללים:
- שיפור בפריון העובדים בכל תחומי הפעילות הקליניים והמנהליים
- שיפור היעילות והאפקטיביות של פעילות יחידות הבריאות
- הפחתת עלויות התפעול של ארגוני בריאות
בכנות: על פי מחקרים בנושא תשתיות בריאות, 75% מבתי החולים בארה"ב משתמשים כיום במערכות בריאות אלקטרוניות. זהו שינוי עצום ביחס למצב הענף לפני עשור בלבד.
השינוי חורג מגבולות הפעילות הפנימית. מערכות הבריאות בוחנות מחדש באופן יסודי את יחסיהן עם המטופלים. מחקר של Deloitte מצא כי 92% מהנשאלים בסקר ציינו את שיפור חוויית המטופל כתוצאה הרצויה ביותר של הטרנספורמציה הדיגיטלית.
המעבר מטיפול הממוקד בטכנולוגיה לטיפול המבוסס על ערכים
הטרנספורמציה הדיגיטלית מאפשרת מעבר לטיפול רפואי מבוסס ערך, שבו התוצאות חשובות יותר מהיקף הטיפול. הטכנולוגיות מספקות את תשתית הנתונים הדרושה למדידה, מעקב ושיפור תוצאות הטיפול בחולים באופן שיטתי.
על פי מחקר שפורסם בכתב העת Lancet Regional Health Europe (2021), פתרונות דיגיטליים תורמים לקידום גישות לטיפול רפואי מבוסס ערך, ומדגישים הן את האתגרים והן את ההזדמנויות העומדות בפני ארגוני בריאות.
משמעות הדבר היא לעבור משאלה כמו “איזו טכנולוגיה עלינו ליישם?” לשאלה “כיצד הטכנולוגיה יכולה לסייע לנו להשיג תוצאות טובות יותר עבור המטופלים?”
טכנולוגיות ליבה המניעות את השינוי בתחום הבריאות
מספר טכנולוגיות המשולבות זו בזו מהוות את הבסיס לטרנספורמציה הדיגיטלית בתחום הבריאות. הבנה מעמיקה של כל אחד מהמרכיבים הללו מסייעת לארגונים לגבש אסטרטגיות דיגיטליות מקיפות.
תיקים רפואיים אלקטרוניים ושילוב נתונים
תיקים רפואיים אלקטרוניים מהווים את עמוד התווך של מערכות הבריאות הדיגיטליות. פלטפורמות אלה מאגדות את המידע על המטופלים ומאפשרות לנותני שירות מורשים לגשת אליו בכל מסגרות הטיפול.
אך מערכות התיקים הרפואיים האלקטרוניים (EHR) מתפתחות מעבר לאחסון פשוט של רשומות. הפלטפורמות המודרניות משתלבות עם כלי אבחון, מערכות לתכנון טיפול ופורטלים למטופלים, כדי ליצור זרימת מידע חלקה.
תוכנית המחקר בת 20 השנים של AHRQ בתחום הבריאות הדיגיטלית מדגישה כי המונח “בריאות דיגיטלית” מתייחס כיום לפעילויות הכרוכות בהעברת מידע לאורך כל מסלול הטיפול בחולה ובשימוש מושכל בכל הנתונים הקשורים לכך.
זהו הבדל מכריע. טרנספורמציה דיגיטלית פירושה פירוק מחסומי המידע, כך שהנתונים יוכלו להנחות את קבלת ההחלטות בכל נקודת מגע.
בינה מלאכותית וניתוח חיזוי
הבינה המלאכותית (AI) מהווה אחד התחומים הצומחים ביותר בתחום הטרנספורמציה הדיגיטלית במערכת הבריאות. מחקרים מראים כי 65% מבתי החולים בארצות הברית משתמשים כיום בכלים חיזויים המונעים על ידי בינה מלאכותית, המוטמעים במערכות התיקים הרפואיים האלקטרוניים (EHR) שלהם.
כלים אלה מסייעים לרופאים:
- לזהות מטופלים הנמצאים בסיכון ללקות במחלות ספציפיות עוד בטרם הופעת התסמינים
- להמליץ על מסלולי טיפול בהתבסס על תוצאות דומות של מטופלים
- לציין אינטראקציות אפשריות בין תרופות או התוויות נגד
- לייעל את תקינת כוח האדם ואת הקצאת המשאבים בהתאם לתחזיות לגבי מספר המטופלים
מחקרים אחרונים בנושא בינה מלאכותית וטכנולוגיות "האינטרנט של הדברים" (AIoT) מדגימים כיצד שילוב בין השניים יכול לתמוך במערכות מתמשכות למתן שירותי בריאות. כעת יש צורך במסגרות הערכה מקיפות כדי לבחון את ההשפעה הטכנולוגית על תוצאות בריאותיות מתמשכות.
גישה לנתונים בזמן אמת מאיצה ומשפרת באופן משמעותי את תהליך קבלת ההחלטות. אנשי הצוות הרפואי יכולים לפעול על סמך תובנות שלקח היה ימים או שבועות לאסוף באופן ידני.
רפואה מרחוק וניטור מרחוק של מטופלים
ההתרחבות ביכולות הרפואה מרחוק שינתה באופן מהותי את האופן שבו ניתנים שירותי הבריאות ואת המקומות שבהם הם ניתנים. כיום יכולים המטופלים לקבל ייעוץ ממומחים, להגיע לפגישות מעקב ולנהל מחלות כרוניות מבלי להגיע למרכזים רפואיים.
ניטור מרחוק של מטופלים מרחיק לכת עוד יותר, באמצעות איסוף רציף של נתוני בריאות באמצעות מכשירים לבישים וציוד ניטור ביתי. הדבר פותח אפשרויות להתערבות מוקדמת ולניהול טיפול יזום.
על פי מחקרים בנושא תוכניות מימון בתחום הבריאות הדיגיטלית, חידושים דיגיטליים משפרים את הגישה השוויונית למערכות הבריאות, משפרים את שילוב הטיפול ותומכים במערכות בריאות לומדות.
האינטרנט של הדברים ומכשירים רפואיים מחוברים
טכנולוגיית ה-IoT מחברת בין מכשירים רפואיים, צגים וחיישנים כדי ליצור מערכות אקולוגיות מקיפות לניטור בריאותי. מכשירים אלה אוספים נתונים פיזיולוגיים בזמן אמת, נתונים על תנאי הסביבה ודפוסי התנהגות של המטופלים.
במסגרות בית חולים, טכנולוגיית ה-IoT מאפשרת מעקב אחר נכסים, ניטור סביבתי וניהול אוטומטי של שרשרת האספקה. עבור מטופלים בבית, מכשירים מחוברים תומכים בחיים עצמאיים, תוך שהם מספקים לצוותים הרפואיים נתוני בריאות רציפים.
השילוב בין בינה מלאכותית (AI) לאינטרנט הדברים (IoT) יוצר יכולות חזקות במיוחד לקידום שירותי בריאות בר-קיימא ולשיפור תוצאות הטיפול בחולים.
ניתוח נתונים ובינה עסקית
פלטפורמות ניתוח נתונים מתקדמות הופכות מאגרי נתונים עצומים בתחום הבריאות לתובנות מעשיות. ארגונים יכולים לזהות דפוסים בטיפול, למדוד את יעילות ההתערבויות ולשפר את הביצועים התפעוליים.
ניהול בריאות האוכלוסייה מסתמך במידה רבה על ניתוח נתונים כדי לזהות קבוצות בסיכון, לחזות מגמות מחלות ולהקצות משאבים למניעה בצורה יעילה.
על פי ניתוח נתוני מודעות דרושים, בין השנים 2017 ל-2022 נרשמה עלייה של 35.51% בקריירות בתחום ניהול הבריאות, דבר המשקף את הגידול בביקוש לאנשי מקצוע המסוגלים לגשר בין טכנולוגיה לבין פעילות בתחום הבריאות.
| טֶכנוֹלוֹגִיָה | תפקיד עיקרי | יתרונות עיקריים | אתגר האימוץ |
|---|---|---|---|
| תיקים רפואיים אלקטרוניים | נתוני מטופלים מרוכזים | נגישות למידע, תיאום הטיפול | תאימות בין מערכות |
| בינה מלאכותית וניתוח חיזוי | תמיכה בקבלת החלטות, חיזוי סיכונים | התערבות מוקדמת, טיפול מותאם אישית | איכות הנתונים והטיה באלגוריתמים |
| רפואה מרחוק | מתן טיפול מרחוק | נגישות, נוחות, הפחתת עלויות | אוריינות דיגיטלית וקישוריות |
| מכשירים רפואיים מבוססי IoT | ניטור רציף | נתונים בזמן אמת, טיפול יזום | אבטחה ופרטיות נתונים |
| ניתוח נתונים | הפקת תובנות | אופטימיזציה של ביצועים, זיהוי מגמות | פער במיומנויות ותשתית |
היתרונות האסטרטגיים של הטרנספורמציה הדיגיטלית
היתרונות של הטרנספורמציה הדיגיטלית משתרעים על פני המישורים הקליני, התפעולי והפיננסי. ארגונים המיישמים בהצלחה אסטרטגיות דיגיטליות רואים שיפורים במספר תחומים במקביל.
שיפור חוויית המטופל ומעורבותו
חוויית המטופל עומדת בראש סדר העדיפויות של מערכות בריאות השואפות לעבור טרנספורמציה דיגיטלית. הטכנולוגיות מאפשרות גישה נוחה יותר, תקשורת מותאמת אישית ומעורבות רבה יותר של המטופל בהחלטות הטיפול.
פורטלים דיגיטליים מאפשרים למטופלים גישה 24 שעות ביממה, 7 ימים בשבוע, לתיקים הרפואיים שלהם, לתוצאות הבדיקות ולתקשורת מאובטחת עם צוותי הטיפול. אפליקציות סלולריות מסייעות בהקפדה על נטילת תרופות, בקביעת תורים ובמעקב אחר תסמינים.
מעבר זה לכלי דיגיטליים הממוקדים במטופל משנה באופן מהותי את מערכת היחסים המסורתית בין נותן השירות למטופל, והופך אותה לשותפות שיתופית יותר.
תוצאות קליניות משופרות ואיכות טיפול משופרת
הטרנספורמציה הדיגיטלית מאפשרת אבחנות מדויקות יותר, טיפולים מותאמים אישית והתערבויות מבוססות ראיות. מערכות תמיכה בקבלת החלטות קליניות מצמצמות את מספר הטעויות הרפואיות על ידי זיהוי בעיות פוטנציאליות בטרם יגרמו נזק למטופלים.
מחקרים בנושא בתי חולים דיגיטליים מצביעים על כך שרופאים מדווחים על חוויות חיוביות במדדים כגון שביעות רצון כללית ונגישות לנתונים, אך ממצאים איכותניים חושפים מתחים שעל הארגונים לטפל בהם.
ניטור רציף וניתוח נתונים חיזוי מאפשרים זיהוי מוקדם יותר של הידרדרות במצב, ובכך מאפשרים התערבות בזמן המשפרת את התוצאות ומפחיתה את הסיבוכים.
יעילות תפעולית וצמצום עלויות
כלים דיגיטליים מייעלים תהליכים מנהליים, מצמצמים בדיקות מיותרות ומייעלים את הקצאת המשאבים. תהליכי עבודה אוטומטיים מבטלים משימות ידניות הגוזלות זמן מהצוות מבלי להוסיף ערך קליני.
מחקרים מראים באופן עקבי כי שיפור היעילות התפעולית נמנה עם היתרונות המרכזיים של הטרנספורמציה הדיגיטלית. ארגונים מדווחים על ירידה בעלויות התפעול לצד שיפור במתן השירות.
אופטימיזציה של שרשרת האספקה, תחזוקה חזויה של ציוד רפואי ותכנון לוחות זמנים חכם – כל אלה תורמים לחיסכון בעלויות, שניתן להפנות לטובת הטיפול בחולים.
קבלת החלטות מונעת נתונים
הגישה לנתונים מקיפים בזמן אמת משנה את האופן שבו מנהיגים בתחום הבריאות מקבלים החלטות אסטרטגיות. ניתוח הנתונים חושף דפוסים שלא היו מתגלים במערכות ידניות ומפוצלות.
ארגונים יכולים למדוד את היעילות של פעולות ספציפיות, להשוות ביצועים בין מחלקות ולזהות הזדמנויות לשיפור על סמך ראיות אובייקטיביות ולא על סמך הנחות.
יכולת זו הופכת להיות בעלת ערך רב במיוחד עבור יוזמות לשיפור איכות ודרישות תאימות לתקנות.
פריון ושביעות רצון העובדים
אמנם המעבר לדיגיטל מחייב לימוד מערכות חדשות, אך מחקרים מראים כי בסופו של דבר הוא מגביר את הפריון של העובדים. האוטומציה של משימות שגרתיות מאפשרת לצוות הרפואי להתמקד בפעילויות הדורשות שיקול דעת אנושי וחמלה.
כלים דיגיטליים יכולים להפחית את נטל התיעוד, לייעל את התקשורת ולספק תמיכה בקבלת החלטות, מה שהופך את עבודתם של אנשי הצוות הרפואי ליעילה ומספקת יותר.
עם זאת, ליישום יש חשיבות עצומה. מערכות שתוכננו בצורה לקויה או הכשרה לא מספקת עלולות ליצור תסכול במקום להביא לעלייה בפריון.
אתגרים קריטיים ביישום
הטרנספורמציה הדיגיטלית מבטיחה יתרונות משמעותיים, אך יישומה כרוך באתגרים לא מבוטלים. הבנת המכשולים הללו מסייעת לארגונים לתכנן אסטרטגיות ריאליות.
סוגיות הקשורות לאבטחת מידע ופרטיות
נתוני בריאות מהווים יעד אטרקטיבי עבור פושעי סייבר. המעבר לדיגיטל מרחיב את שטח החשיפה להתקפות, שכן יותר מערכות מתחברות ויותר נתונים מועברים ברשתות.
מחקרים בתחום האבטחה והממשל הדיגיטליים מדגישים כי מסגרות ממשל איתנות הן חיוניות להבטחת יישום בטוח, שוויוני ובר-קיימא של שירותי בריאות דיגיטליים, תוך צמצום סיכוני אבטחת הסייבר.
על ארגונים למצוא איזון בין נגישות לאבטחה — לאפשר למשתמשים מורשים גישה לנתונים, תוך הגנה עליהם מפני גישה בלתי מורשית, פרצות אבטחה ומתקפות כופרה.
דרישות רגולטוריות כגון HIPAA מוסיפות מורכבות, ומחייבות הקפדה יתרה על אופן איסוף הנתונים, אחסונם, העברתם וסילוקם לאורך כל מחזור החיים שלהם.
תאימות בין מערכות ואינטגרציית מערכות
ארגוני בריאות מפעילים בדרך כלל מספר מערכות של ספקים שונים. יצירת תקשורת יעילה בין מערכות אלה נותרה אחד האתגרים הטכניים הגדולים ביותר.
היעדר תקינה פירושו שמידע המעוצב עבור מערכת אחת עלול שלא לעבור בצורה תקינה למערכת אחרת. מידע חיוני עלול ללכת לאיבוד בתהליך ההמרה או לדרוש התערבות ידנית לצורך התאמה.
האקדמיה הלאומית לרפואה מציינת כי פיתוח תשתית בריאות דיגיטלית איתנה מחייב טיפול בפערים אלה בתחום תאימות המערכות, המגבילים את היעילות והחדשנות.
קבלת טכנולוגיה וניהול שינויים
מחקרים בנושא קבלת טכנולוגיה במסגרת תהליכי שינוי במערכת הבריאות מראים כי הצלחת היישום תלויה במידה רבה במידת היכולת של הארגונים לנהל את ההיבט האנושי של השינוי.
הצוות הקליני עלול להתנגד למערכות חדשות המשבשות את תהליכי העבודה הקיימים או נתפסות כגורמות למורכבות בשגרת יומם. ללא הכשרה ותמיכה נאותות, אפילו טכנולוגיה שתוכננה היטב עלולה שלא להניב את היתרונות הצפויים.
אסטרטגיות לניהול שינויים חייבות להתייחס לחששות, לספק הכשרה מתאימה ולהדגים את הערך למשתמשים בשטח, אשר הם אלה שיקבעו בסופו של דבר אם הכלים הדיגיטליים יצליחו או ייכשלו.
פער המיומנויות ופיתוח כוח העבודה
הטרנספורמציה הדיגיטלית דורשת כישורים שחסרים בארגוני בריאות רבים. יש ביקוש גבוה למדעני נתונים, מומחי אבטחת סייבר, אסטרטגים דיגיטליים ואדריכלי IT.
הגידול במספר המשרות בתחום ניהול הבריאות משקף את ההכרה הגוברת בכך שטרנספורמציה דיגיטלית מוצלחת מחייבת אנשי מקצוע הבקיאים הן בתחום הבריאות והן בתחום הטכנולוגיה.
על ארגונים להחליט האם לבנות יכולות פנימיות באמצעות הכשרה וגיוס, לשתף פעולה עם מומחים חיצוניים, או לאמץ גישות משולבות.
השקעות פיננסיות וחוסר ודאות בנוגע לתשואה על ההשקעה
הטרנספורמציה הדיגיטלית מצריכה השקעה ראשונית ניכרת בטכנולוגיה, בהכשרה ובשינוי ארגוני. לרוב, לוקח זמן עד שהיתרונות באים לידי ביטוי, מה שיוצר מתח בין העלויות בטווח הקצר לבין הערך בטווח הארוך.
מדידת התשואה על ההשקעה עשויה להיות מאתגרת כאשר היתרונות כוללים גורמים בלתי מוחשיים, כגון שיפור בשביעות רצון המטופלים או הפחתת סיבוכים עתידיים, ולא חיסכון מיידי בעלויות.
אילוצים תקציביים מאלצים ארגונים לקבוע סדר עדיפויות קפדני ליוזמות, תוך איזון בין הישגים מיידיים לבין יכולות אסטרטגיות שיידרשו שנים עד שיבואו לידי מימוש מלא.
עמידה בדרישות הרגולטוריות וממשל תאגידי
תחום הבריאות פועל בסביבה המפוקחת בקפדנות. יוזמות של טרנספורמציה דיגיטלית חייבות לעמוד בחוקי הפרטיות, בתקני הבטיחות, בדרישות ההחזר הכספי ובתקנות המקצועיות.
ממחקרים עולה כי אף שהטרנספורמציה הדיגיטלית נתפסת באור חיובי, עדיין קיימים פערים משמעותיים בכל הקשור לאימוץ, הכשרה ומסגרות ניהול. סגירת פערים אלה היא חיונית ליישום בטוח, שוויוני ובר-קיימא של שירותי בריאות דיגיטליים.
מסגרות הניהול חייבות להתפתח יחד עם הטכנולוגיה כדי להבטיח פיקוח הולם מבלי לעכב את החדשנות.
| אֶתגָר | השפעה | אסטרטגיית הפחתה |
|---|---|---|
| אבטחת נתונים | סיכון להפרות, הפרות תאימות | אבטחת סייבר איתנה, הכשרת עובדים, מסגרות ניהול |
| תאימות בין מערכות | מחסומי מידע, חוסר יעילות | פרוטוקולים סטנדרטיים, שילוב ממשקי API, תיאום בין ספקים |
| התנגדות לשינוי | שיעור אימוץ נמוך, שיבושים בתהליך העבודה | ניהול שינויים, הדרכה, מעורבות המשתמשים בתהליך התכנון |
| פער במיומנויות | עיכובים ביישום, שימוש לא מיטבי | גיוס ממוקד, פיתוח צוות, שותפויות |
| אילוצים פיננסיים | היקף מצומצם, יישום מעוכב | גישה הדרגתית, הוכחת החזר השקעה, מימון באמצעות מענקים |
| תאימות רגולטורית | סיכון משפטי, עיכובים בפרויקט | שילוב תאימות, בדיקה משפטית, מבנה ממשל תאגידי |
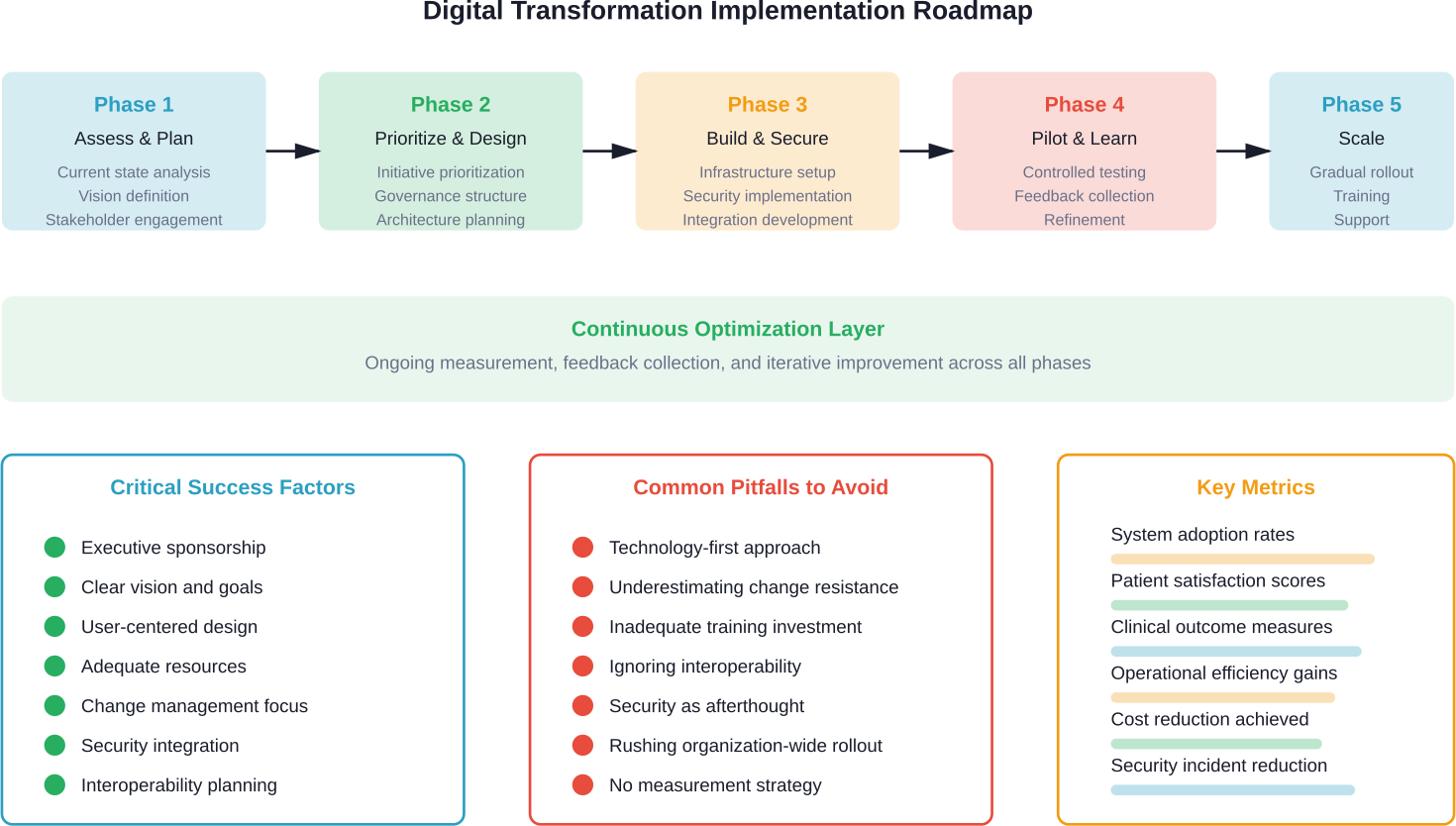
תוכנית אסטרטגית ליישום
טרנספורמציה דיגיטלית מוצלחת מחייבת תכנון קפדני וביצוע הדרגתי. ארגונים שממהרים ליישם את התהליך נתקלים לעתים קרובות במכשולים יקרים ובהתנגדות מצד המשתמשים.
הערכת המצב הנוכחי והגדרת החזון
התחילו בהערכה כנה של היכולות הדיגיטליות הקיימות, התשתית והמוכנות הארגונית. זהו את הפערים בין המצב הנוכחי לבין התוצאות הרצויות.
הגדירו חזון ברור לגבי המטרות שהטרנספורמציה הדיגיטלית אמורה להשיג. חזון זה צריך להיות קשור ליעדים אסטרטגיים כגון שיפור תוצאות הטיפול בחולים, הרחבת הנגישות או הפחתת עלויות.
יש לערב את בעלי העניין בכל רחבי הארגון — אנשי צוות רפואי, מנהלים, צוות ה-IT והמטופלים — כדי להבין את הצרכים, החששות וסדר העדיפויות מנקודות מבט שונות.
קביעת סדר עדיפויות ליוזמות על סמך ערך וכדאיות
לא כל היוזמות הדיגיטליות מספקות ערך זהה או מתמודדות עם אתגרי יישום דומים. יש למפות פרויקטים פוטנציאליים על פי שני ממדים: ההשפעה הצפויה וקשיי היישום.
"הישגים מהירים" — פרויקטים בעלי ערך גבוה וברמת קושי נמוכה — יוצרים מומנטום ומדגימים את היתרונות של הטרנספורמציה הדיגיטלית. הצלחות מוקדמות אלה יוצרות תמיכה ביוזמות מורכבות יותר.
יסודות אסטרטגיים — יכולות המאפשרות חדשנות עתידית גם אם התועלת המיידית מהן צנועה — ראויים להשקעה למרות לוחות הזמנים הארוכים יותר.
פיתוח מבנים לניהול ממשלתי וניהול שינויים
יש לקבוע מסגרת ניהול ברורה ליוזמות דיגיטליות. מי מקבל את ההחלטות בנוגע להשקעות בטכנולוגיה? כיצד נקבעים סדרי העדיפויות? אילו תהליכים מבטיחים עמידה בדרישות ומנהלים את הסיכונים?
ניהול השינוי צריך להיות משולב בתהליך כבר מההתחלה, ולא להתווסף כלאחר יד. יש לתכנן מראש את התקשורת, ההדרכה, התמיכה ואיסוף המשוב לאורך כל תהליך היישום.
מחקרים בתחום האבטחה והממשל הדיגיטליים מדגישים כי מסגרות ממשל איתנות הן חיוניות להבטחת יישום בטוח, שוויוני ובר-קיימא של שירותי בריאות דיגיטליים.
להשקיע בתשתיות ובאבטחה
הטרנספורמציה הדיגיטלית מחייבת תשתית איתנה — רשתות, שרתים, מערכות אבטחה ופלטפורמות אינטגרציה. השקעה לא מספקת בתשתיות אלה פוגעת ביישומים הנבנים עליהן.
אין אפשרות להוסיף אבטחה בשלב מאוחר יותר. יש לשלב את האבטחה בארכיטקטורה, בתהליכים ובתרבות הארגונית כבר מההתחלה.
תשתית ענן מציעה גמישות והשקעה הון נמוכה יותר, אך מעלה שיקולים חדשים בנוגע לריבונות על הנתונים ותלות בספקים.
לנסות, ללמוד ולהתרחב
יש לבחון טכנולוגיות ושיטות עבודה חדשות בסביבה מבוקרת לפני פריסתן בכל רחבי הארגון. כך ניתן לבצע בדיקות, שיפורים ותיקונים תוך צמצום הסיכון.
אספו משוב באופן שיטתי מהמשתתפים בתכנית הפיילוט. מה עובד היטב? מה יוצר קשיים? כיצד ניתן לשפר את היישום?
יש להרחיב את תוכניות הפיילוט המוצלחות בהדרגה, תוך יישום הלקחים שנלמדו בכל שלב של ההרחבה. ניסיון לזרז את הפריסה בכל הארגון לפני פתרון הבעיות עלול להביא לתוצאות הפוכות.
למדוד, לייעל ולחזור על התהליך
הגדירו מדדים שיעקבו הן אחר התקדמות היישום והן אחר השגת התוצאות. האם המערכות מיושמות כמתוכנן? האם הן מספקות את היתרונות הצפויים?
הטרנספורמציה הדיגיטלית אינה פרויקט חד-פעמי, אלא תהליך מתמשך. הטכנולוגיות מתפתחות, הצרכים משתנים, והזדמנויות לייעול צצות ללא הרף.
יש ליצור מעגלי משוב שיסייעו בשיפור מתמשך, במקום להתייחס ליישום כאל תהליך שהסתיים ברגע שהמערכות עולות לאוויר.
התחילו את הטרנספורמציה הדיגיטלית בתחום הבריאות עם A-listware
ארגוני בריאות פועלים לעתים קרובות על גבי מערכות שנבנו לפני שנים רבות, ואשר מעולם לא תוכננו לתמוך בשירותים דיגיטליים מודרניים. הנתונים עשויים להיות מפוזרים בפלטפורמות נפרדות, הכלים הפנימיים עלולים שלא להשתלב היטב, ועדכון תוכנות ישנות עלול להאט את הפעילות השוטפת. A-listware עובדת עם ספקי שירותי בריאות וחברות טכנולוגיה בתחום הבריאות הזקוקים לתמיכה מעשית במודרניזציה של מערכות אלה. מהנדסי החברה מסייעים בבחינת התשתית הקיימת, בפיתוח תוכנות מותאמות אישית לתחום הבריאות, בהעברת פלטפורמות לענן, ובחיבור מערכות שבעבר פעלו בנפרד.
במקום לכפות שינוי מקיף, פרויקטים מתמקדים בדרך כלל בשיפור הסביבה הקיימת צעד אחר צעד. הדבר עשוי לכלול מודרניזציה של פלטפורמות רפואיות ישנות, פיתוח יישומים חדשים בתחום הבריאות, שיפור תהליכי העבודה עם נתונים או הרחבת יכולות הפיתוח של הצוותים הפנימיים. אם הארגון הרפואי שלכם מתכנן יוזמת טרנספורמציה דיגיטלית וזקוק למהנדסים מנוסים שיסייעו ביישומה, צרו קשר רשימת מוצרים א' ולדון בפרויקט עם הצוות שלהם.
יישומים בעולם האמיתי ומקרי שימוש
הטרנספורמציה הדיגיטלית באה לידי ביטוי בדרכים שונות במסגרות שונות בתחום הבריאות. הבנת היישומים המעשיים מסייעת לארגונים לזהות הזדמנויות רלוונטיות.
טרנספורמציה דיגיטלית בבתי חולים ובמערכות בריאות
מערכות בריאות גדולות מיישמות אסטרטגיות דיגיטליות מקיפות המשפיעות על כל מחלקה. מערכות התיקים הרפואיים האלקטרוניים (EHR) משולבות עם מערכות מידע מעבדתיות, פלטפורמות רדיולוגיה, מערכות לניהול בתי מרקחת ומערכות חיוב.
בתי חולים דיגיטליים מנצלים את הטכנולוגיה לייעול זרימת המטופלים, לניהול צפוי של קיבולת ולתיעוד קליני אוטומטי. לוחות מחוונים בזמן אמת מספקים למנהלים תמונת מצב של הפעילות במתקנים שונים.
מחקרים בנושא השפעת בתי החולים הדיגיטליים מצביעים על כך שרופאים מדווחים על חוויות חיוביות במדדים כגון שביעות רצון כללית ונגישות לנתונים, אך ממצאים איכותניים חושפים מתחים שיש לטפל בהם כדי להבטיח הצלחה לאורך זמן.
רפואה ראשונית ומסגרות אשפוז יום
מרפאות רפואת המשפחה משתמשות בכלים דיגיטליים לניהול אוכלוסיות המטופלים, לתיאום הטיפול בין מומחים ולתמיכה בתוכניות לניהול מחלות כרוניות.
פורטלי מטופלים מאפשרים העברת הודעות מאובטחת, תיאום תורים ומילוי מרשמים לתרופות ללא צורך בשיחות טלפון. הרפואה מרחוק מרחיבה את הנגישות למטופלים באזורים כפריים או לאלה הסובלים ממגבלות ניידות.
ניתוח נתונים מסייע בזיהוי מטופלים שטרם עברו בדיקות סקר מונעות או כאלה הנמצאים בסיכון לפתח סיבוכים, ובכך מאפשר פנייה יזומה במקום טיפול תגובתי.
טיפול מיוחד ורפואה מדויקת
מרכזי טיפול מתמחים נעזרים בטרנספורמציה דיגיטלית כדי לספק טיפולים מותאמים אישית בהתבסס על מאפייניו האישיים של המטופל, הפרופיל הגנטי שלו ונתוני התגובה לטיפול.
כלי אבחון המונחים על ידי בינה מלאכותית מסייעים לרדיולוגים לאתר ממצאים חריגים עדינים, לפתולוגים לסווג דגימות רקמה, ולאונקולוגים לבחור את פרוטוקולי הטיפול האופטימליים.
מחקרים מראים כי חידושים דיגיטליים מאפשרים אבחנות מדויקות יותר וטיפולים מותאמים אישית, ובכך משפרים את התוצאות בטיפול במצבים רפואיים מורכבים.
יישומים בטיפול נמרץ ובמחלקות טיפול נמרץ
מחלקות טיפול נמרץ נהנות במיוחד מהטרנספורמציה הדיגיטלית באמצעות מערכות לניהול נתוני מטופלים המשלבות ניטור בזמן אמת, תמיכה בקבלת החלטות קליניות ותיעוד אחיד.
מחקרים בנושא הטרנספורמציה הדיגיטלית בטיפול נמרץ בוחנים האם יישום מערכות משולבות אלה משפר את בטיחות המטופלים ואת היעילות.
ניטור רציף בשילוב עם ניתוח נתונים חיזויי יכול להתריע בפני הצוות הרפואי על החמרה במצב המטופל בטרם יהפוך למצב חירום קריטי.
בריאות הציבור וניהול אוכלוסייה
רשויות בריאות הציבור משתמשות בכלים דיגיטליים כדי לעקוב אחר התפרצויות מחלות, לתאם מבצעי חיסון ולנהל התערבויות בריאותיות ברמת האוכלוסייה.
תוכניות מחקר בתחום הבריאות הדיגיטלית, כמו היוזמה בת ה-20 של AHRQ, מקדמות חדשנות ופריצות דרך התומכות בסדרי העדיפויות של בריאות הציבור, לצד שיפורים בטיפול הקליני.
ניתוח נתוני בריאות האוכלוסייה מזהה גורמים חברתיים המשפיעים על הבריאות, פערים בבריאות והזדמנויות להתערבויות ממוקדות המשפרות את תוצאות הבריאות בקהילה.
מגמות עתידיות והזדמנויות חדשות
הטרנספורמציה הדיגיטלית ממשיכה להתפתח ככל שהטכנולוגיות החדשות מתבגרות וצרכי מערכת הבריאות משתנים. מספר מגמות יעצבו את השלב הבא של הדיגיטליזציה בתחום הבריאות.
יישומים מתקדמים בתחום הבינה המלאכותית ולמידת המכונה
יכולות הבינה המלאכותית יתרחבו מעבר ליישומים הקיימים כיום לתחומים כגון גילוי תרופות, חיזוי תגובת המטופל לטיפול וסיוע אבחוני אוטומטי בכל תחומי הרפואה.
מודלים של למידת מכונה שהוכשרו על בסיס מאגרי נתונים עצומים יזהו דפוסים שבני אדם אינם מסוגלים לזהות, ובכך עשויים לחשוף גישות חדשות למניעת מחלות ולטיפול בהן.
אך הבינה המלאכותית מעלה גם שאלות אתיות בנוגע להטיה אלגוריתמית, אחריות קלינית ואוטונומיה של המטופל, שעל מערכות הבריאות להתמודד עמן בזהירות.
רפואה גנומית ושילוב בריאות דיגיטלית
שילוב של נתונים גנומיים עם מידע קליני פותח אפשרויות לרפואה מותאמת אישית באמת, המבוססת על הפרופילים הגנטיים של כל אדם.
פלטפורמות דיגיטליות המשלבות מידע גנטי, גורמים סביבתיים, נתונים על אורח החיים והיסטוריה רפואית יאפשרו יישום אסטרטגיות מניעה וטיפול מדויקות.
האתגר טמון בניהול המורכבות של נתוני הגנום ובהפיכת התובנות להמלצות קליניות שניתן ליישם.
בלוקצ'יין לניהול נתוני בריאות
טכנולוגיית הבלוקצ'יין מציעה פתרונות אפשריים להחלפת מידע רפואי מאובטחת, לבעלות על נתוני מטופלים ולשקיפות בשרשרת האספקה.
ארכיטקטורות מבוזרות עשויות להעניק למטופלים שליטה רבה יותר בנתוני הבריאות שלהם, תוך שמירה על האבטחה ואפשרות לתאימות בין מערכות.
עם זאת, יישומים של טכנולוגיית הבלוקצ'יין נתקלים בקשיים טכניים, רגולטוריים ובקשיים הקשורים לאימוץ, אשר הגבילו עד כה את הפריסה הנרחבת שלה.
מציאות מדומה ומציאות רבודה בהכשרה רפואית
טכנולוגיות ה-VR וה-AR מחוללות מהפכה בהוראה הרפואית ובהכשרה כירורגית באמצעות יצירת סביבות סימולציה אימרסיביות לפיתוח מיומנויות, ללא סיכון למטופלים.
מנתחים יכולים לתרגל ניתוחים מורכבים, סטודנטים לרפואה יכולים לחקור את האנטומיה בתלת-ממד, ורופאים יכולים לתרגל תגובות למקרי חירום בתרחישים מציאותיים.
טכנולוגיות אלה תומכות גם בהסברה למטופלים, ומסייעות לאנשים להבין את מצבם הרפואי ואת אפשרויות הטיפול העומדות בפניהם באמצעות חוויות חזותיות.
התשתית הדיגיטלית הלאומית בתחום הבריאות
האקדמיה הלאומית לרפואה פרסמה מסמך דיון (9 במרץ 2026) בנושא בניית תשתית דיגיטלית ותשתית נתונים לאומית בתחום הבריאות, שתהווה את הבסיס לתהליך טרנספורמציה דיגיטלית מקיף.
חזון זה מכיר בכך שתחום הבריאות עדיין מפגר בפיתוח התשתית הדיגיטלית האיתנה הנדרשת כדי לממש באופן מלא את החידושים בתחום היעילות, הנגישות, המניעה, האבחון, הטיפול ותוצאות בריאות הציבור.
תשתית לאומית מתואמת עשויה להאיץ את קצב החדשנות, תוך הבטחת תאימות, אבטחה וגישה שוויונית בכל מערכת הבריאות.
בניית מערכות בריאות דיגיטליות בנות-קיימא
הצלחה ארוכת טווח מחייבת חשיבה מעבר ליישום טכנולוגיות בודדות, כדי ליצור מערכות אקולוגיות דיגיטליות ברות-קיימא בתחום הבריאות.
קיימות סביבתית וכלכלית
מחקרים בנושא שירותי בריאות בני-קיימא באמצעות טכנולוגיית AIoT מדגישים את הצורך במערך הערכה מקיף, שיבחן את ההשפעה הסביבתית לצד היתרונות הקליניים והתפעוליים.
מערכות דיגיטליות צורכות אנרגיה, מייצרות פסולת אלקטרונית ודורשות השקעה מתמשכת במשאבים. בתכנון הקיימות יש להתייחס לגורמים אלה לצד הערך הקליני.
קיימות כלכלית מחייבת הוכחת ערך מתמשך, המצדיק השקעה מתמשכת בתחזוקת הטכנולוגיה, בעדכונים ובהרחבתה.
שיקולים בנושא שוויון ונגישות
הטרנספורמציה הדיגיטלית עלולה להחריף את הפערים בתחום הבריאות אם הטכנולוגיות יהיו נגישות רק לארגונים בעלי משאבים או לאוכלוסיות בעלות אוריינות דיגיטלית.
יישום הוגן מחייב התייחסות לאוריינות דיגיטלית, לתשתית התקשורת, למחסומי שפה ולצרכי הנגישות של אנשים עם מוגבלויות.
מחקרים מדגישים כי לחידושים דיגיטליים יש פוטנציאל לשפר את הגישה השוויונית למערכות הבריאות, כאשר הם מיושמים בתבונה.
מסגרות אתיות בתחום הבריאות הדיגיטלית
עם התקדמות הדיגיטליזציה בתחום הבריאות, על המסגרות האתיות להתפתח כדי לתת מענה לשאלות חדשות בנוגע לבעלות על נתונים, שקיפות אלגוריתמית, הסכמה מדעת ושיקול דעת קליני.
מחקרים בנושא ההשפעה של המהפכה הדיגיטלית בתחום הבריאות מצביעים הן על תוצאות קליניות חיוביות והן על פערים משמעותיים בממשל, שיש לטפל בהם כדי להבטיח יישום בטוח ושוויוני של הבריאות הדיגיטלית.
ארגונים זקוקים לקווים מנחים אתיים ברורים בנוגע לשימוש ב-AI, לשיתוף נתונים, לפרטיות המטופלים, ולמציאת האיזון הנכון בין אוטומציה לבין שיקול דעת אנושי בתהליך קבלת ההחלטות הקליניות.
שאלות נפוצות
- מהו טרנספורמציה דיגיטלית בתחום הבריאות?
הטרנספורמציה הדיגיטלית בתחום הבריאות היא שילוב מקיף של טכנולוגיות דיגיטליות בכל מערכות הבריאות, במטרה לשנות באופן מהותי את האופן שבו הטיפול ניתן, מנוהל ונחווה. היא חורגת מעבר לסתם דיגיטליזציה של רשומות נייר, ומגיעה עד כדי עיצוב מחדש של זרימות עבודה, תהליכים קליניים ויחסי המטופל באמצעות טכנולוגיות כגון בינה מלאכותית, רפואה מרחוק, האינטרנט של הדברים וניתוח נתונים. על פי מחקרים, 92% ממערכות הבריאות שואפות לטרנספורמציה דיגיטלית בעיקר כדי לשפר את חוויית המטופל, תוך שיפור היעילות התפעולית והתוצאות הקליניות.
- מהם היתרונות העיקריים של טרנספורמציה דיגיטלית עבור ארגוני בריאות?
היתרונות העיקריים כוללים שיפור בחוויית המטופל ובמעורבותו, שיפור בתוצאות הקליניות באמצעות תמיכה בקבלת החלטות מבוססת נתונים, שיפור ביעילות התפעולית, הפחתת עלויות וגידול בפריון הצוות. מחקרים מראים כי 75% מבתי החולים בארה"ב משתמשים כיום במערכות בריאות אלקטרוניות, בעוד ש-65% מהם משתמשים בכלים חיזויים המונעים על ידי בינה מלאכותית בפלטפורמות התיקים הרפואיים האלקטרוניים (EHR) שלהם. הארגונים מדווחים על תיאום טוב יותר של הטיפול, איתור מוקדם יותר של מחלות, יכולות טיפול מותאמות אישית ותהליכים מנהליים יעילים יותר כתוצאות מרכזיות.
- אילו טכנולוגיות חיוניות לתהליך הטרנספורמציה הדיגיטלית בתחום הבריאות?
הטכנולוגיות המרכזיות כוללות רשומות רפואיות אלקטרוניות לריכוז נתוני המטופלים, בינה מלאכותית וניתוח נתונים חיזויי לתמיכה בקבלת החלטות, פלטפורמות לרפואה מרחוק למתן טיפול מרחוק, מכשירי "האינטרנט של הדברים" לניטור רציף, וכלי ניתוח נתונים להפקת תובנות. טכנולוגיות אלה פועלות יחד כמערכת אקולוגית משולבת, ולא כפתרונות עצמאיים. תשתית אבטחה ופלטפורמות תאימות בין-מערכתית חיוניות לא פחות להבטחת חילופי נתונים בטוחים ויעילים בין המערכות.
- מהם האתגרים הגדולים ביותר ביישום טרנספורמציה דיגיטלית?
בין האתגרים המרכזיים נמנים חששות בנוגע לאבטחת מידע ופרטיות, בעיות תאימות בין מערכות שונות, קבלת הטכנולוגיה והתנגדות לשינוי בקרב הצוות, פערי מיומנויות המחייבים מומחיות ייעודית, השקעה כספית ניכרת עם לוחות זמנים לא ברורים להחזר ההשקעה, ודרישות תאימות רגולטוריות מורכבות. מחקרים מצביעים על כך שלמרות שהטרנספורמציה הדיגיטלית נתפסת באור חיובי, עדיין קיימים פערים משמעותיים בכל הקשור לאימוץ, הכשרה ומסגרות ניהול הנדרשות ליישום בר-קיימא.
- כמה זמן נמשך תהליך הטרנספורמציה הדיגיטלית בתחום הבריאות?
הטרנספורמציה הדיגיטלית היא תהליך מתמשך ולא פרויקט חד-פעמי בעל נקודת סיום מוגדרת. יישומים ראשוניים עשויים להימשך בין 12 ל-36 חודשים, בהתאם להיקף הפרויקט ולמידת המוכנות הארגונית, אך האופטימיזציה וההתפתחות המתמשכות נמשכות ללא הגבלת זמן, ככל שהטכנולוגיות מתקדמות והצרכים משתנים. ארגונים מצליחים נוקטים בגישה הדרגתית, המתחילה בתוכניות פיילוט המדגימות את הערך המוסף לפני ההרחבה לכלל המערכת. תוכנית המימון הקנדית בתחום הבריאות הדיגיטלית תמכה ב-22 צוותי מחקר לאורך מספר שנים, דבר המשקף את האופי ארוך הטווח של מאמצי הטרנספורמציה.
- כיצד יכולים ארגוני בריאות למדוד את הצלחתו של תהליך הטרנספורמציה הדיגיטלית?
על ארגונים לעקוב אחר מדדים רבים במישורים הקליניים, התפעוליים והפיננסיים. המדדים העיקריים כוללים את שיעורי אימוץ המערכת בקרב הצוות, ציוני שביעות הרצון של המטופלים, שיפורים בתוצאות הקליניות, שיפור ביעילות התפעולית, הפחתת עלויות שהושגה, ירידה במספר תקריות האבטחה ומדדי נגישות הנתונים. המחקרים מדגישים את החשיבות שבמדידת תוצאות כמותיות וחוויות איכותיות כאחד, כדי להבין את ההשפעה המלאה. מדידה מוצלחת מחייבת קביעת קווי בסיס לפני היישום ומעקב עקבי אחר השינויים לאורך זמן.
- האם הטרנספורמציה הדיגיטלית מיועדת רק למערכות בריאות גדולות?
לא, טרנספורמציה דיגיטלית רלוונטית וניתנת ליישום עבור ארגוני בריאות בכל הגדלים. בעוד שמערכות בריאות גדולות עשויות ליישם מערכות אקולוגיות דיגיטליות מקיפות יותר, מרפאות קטנות יותר ומרפאות מתמחות נהנות באופן משמעותי מכלי דיגיטליים ממוקדים, כגון פלטפורמות לרפואה מרחוק, מערכות רשומות רפואיות אלקטרוניות (EHR) מבוססות ענן, ויישומים לעידוד מעורבות המטופלים. המפתח הוא לתעדף יוזמות בהתאם לצרכים הספציפיים ולמשאבים הזמינים, במקום לנסות לחקות את מה שעושים הארגונים הגדולים. כיום, פתרונות בריאות דיגיטליים רבים מציעים תמחור מודולרי ותכונות המתאימות לארגונים קטנים יותר.
צעד נוסף קדימה בתהליך הטרנספורמציה הדיגיטלית
הטרנספורמציה הדיגיטלית מהווה הן אתגר משמעותי והן הזדמנות אדירה עבור ארגוני בריאות. הנתונים ברורים: הטכנולוגיות יכולות לשפר את תוצאות הטיפול בחולים, להעשיר את חוויית המטופלים וליצור מערכות בריאות יעילות ואפקטיביות יותר.
אך הצלחה אינה מסתכמת ברכישת טכנולוגיה חדשה בלבד. היא דורשת חשיבה אסטרטגית, תכנון קפדני, עיצוב הממוקד במשתמש, ניהול שינויים יעיל ומחויבות מתמשכת מצד הנהגת הארגון.
הארגונים שיצליחו הם אלה שיראו בטרנספורמציה הדיגיטלית לא פרויקט IT, אלא חשיבה מחודשת מהותית על האופן שבו הם מספקים ערך למטופלים ולקהילות.
התחילו בהערכה כנה של היכולות הקיימות ובהגדרת חזון ברור המקושר ליעדים האסטרטגיים. תנו עדיפות ליוזמות המביאות ערך משמעותי, תוך בניית תשתית לחדשנות עתידית. השקיעו בהיבט האנושי של השינוי – הכשרה, תמיכה ומעורבות חשובות לא פחות מהטכנולוגיה עצמה.
והחשוב מכל, יש להבין שהטרנספורמציה הדיגיטלית היא מסע, ולא יעד סופי. הטכנולוגיות ימשיכו להתפתח, ציפיות המטופלים ימשיכו לעלות, והזדמנויות חדשות יצוצו. ארגונים שיבנו תרבות של למידה ושיפור מתמידים יהיו בעמדה הטובה ביותר להסתגל ולהצליח.
עתיד שירותי הבריאות הוא דיגיטלי. השאלה אינה האם יש לבצע טרנספורמציה דיגיטלית, אלא כיצד לעשות זאת בצורה מחושבת, אסטרטגית ובת-קיימא, כדי להשיג את התוצאות הטובות ביותר עבור המטופלים והקהילות.
מוכנים לקדם את תהליך הטרנספורמציה הדיגיטלית בארגונכם? העריכו את המצב הנוכחי, ערבו את בעלי העניין, וצאו לדרך בבניית מערכת בריאות מחוברת יותר, חכמה יותר וממוקדת במטופל.



