Kurze Zusammenfassung: Die digitale Transformation für Kostenträger im Gesundheitswesen beinhaltet die Modernisierung der Abläufe durch KI, Cloud Computing und Interoperabilitätsstandards wie FHIR, um die Erfahrungen der Mitglieder zu verbessern, die Verwaltungskosten um bis zu 30% zu senken und den Datenaustausch in Echtzeit zu ermöglichen. Da die regulatorischen Anforderungen des CMS die Einführung vorantreiben und die Nutzung von Telemedizin während der Pandemie um 3.800% angestiegen ist, müssen die Kostenträger von technologischen Experimenten zu einer wertorientierten Implementierung übergehen, die sich auf Ergebnisse, vereinfachte Kommunikation und integrierte Pflegekoordination konzentriert.
Kostenträger im Gesundheitswesen bewegen sich in einem Umfeld, das sich grundlegend von dem vor einigen Jahren unterscheidet. Die Pandemie erzwang eine rasche Digitalisierung - die Telemedizin explodierte, die Erwartungen der Mitglieder änderten sich über Nacht, und die Regulierungsbehörden begannen, Interoperabilität in großem Umfang zu fordern.
Aber die Sache ist die: Viele Zahler haben viel in digitale Tools investiert, ohne die erwarteten Erträge zu erzielen. Kühne Investitionen wurden getätigt, Systeme wurden aufgerüstet und Apps eingeführt. Doch die Verwirrung der Mitglieder hält an, die Verwaltungskosten bleiben hartnäckig hoch, und die Daten liegen immer noch in Silos.
Die Frage ist nicht, ob die digitale Transformation notwendig ist. Die Frage ist vielmehr, wie sie so durchgeführt werden kann, dass sie einen tatsächlichen Nutzen bringt - und nicht nur Technologie um der Technologie willen.
Was die digitale Transformation für Kostenträger im Gesundheitswesen bedeutet
Die digitale Transformation im Gesundheitswesen geht über die Implementierung neuer Software hinaus. Es geht um eine grundlegende Umstellung der Abläufe, um datengesteuert, mitgliederorientiert und interoperabel mit dem breiteren Ökosystem des Gesundheitswesens zu sein.
Laut CMS unternimmt die Behörde kühne Schritte zur Modernisierung des nationalen digitalen Gesundheitsökosystems mit dem Schwerpunkt, Medicare-Begünstigte durch besseren Zugang zu innovativen Gesundheitstechnologien zu unterstützen. Veraltete Infrastrukturen und unzusammenhängende Daten haben den Zugang zu wichtigen Informationen für Patienten und Anbieter erschwert.
Speziell für die Kostenträger betrifft die Umstellung alles: die Bearbeitung von Ansprüchen, die Kommunikation mit den Mitgliedern, die Netzwerke der Leistungserbringer, die Koordination der Versorgung und die Einhaltung gesetzlicher Vorschriften. Die Centers for Medicare & Medicaid Services (CMS) haben die Anforderungen an die Interoperabilität in einer Reihe verbindlicher Vorschriften festgelegt (z. B. in der CMS Interoperability and Patient Access Final Rule).
Hand aufs Herz: Hier geht es nicht darum, den neuesten Techniktrends hinterherzulaufen. Es geht darum, hartnäckige betriebliche Ineffizienzen und Probleme der Mitgliedererfahrung zu lösen, die die Branche seit Jahrzehnten plagen.
Die Kernkomponenten der digitalen Transformation von Kostenträgern
Mehrere technologische Säulen bilden die Grundlage für eine erfolgreiche digitale Transformation der Kostenträger im Gesundheitswesen:
- Interoperabilität und Datenaustausch: Implementierung von FHIR-basierten Standards zum nahtlosen Datenaustausch mit Anbietern, Patienten und anderen Kostenträgern
- KI und Automatisierung: Verringerung des manuellen Aufwands bei der Bearbeitung von Ansprüchen, der Vorabgenehmigung und dem Mitgliederservice
- Cloud-Infrastruktur: Ermöglichung von Skalierbarkeit, Echtzeitanalysen und schnelleren Innovationszyklen
- Plattformen zur Einbindung der Mitglieder: Bereitstellung transparenter, personalisierter digitaler Erlebnisse über Apps und Portale
- Datenanalytik: Nutzung von Prognosetools zur Identifizierung von Risikomitgliedern und zur Optimierung der Pflegepfade
Der HL7 FHIR Implementation Guide for Payer Data Exchange definiert eine Standardschnittstelle zu den Versicherungsplänen der Krankenversicherer, ihren zugehörigen Netzwerken und den Organisationen und Anbietern, die an diesen Netzwerken teilnehmen. Diese Standardisierung ermöglicht es Dritten, Anwendungen zu entwickeln, die Patienten helfen, ihre Versicherungsoptionen zu verstehen.
Aufbau skalierbarer Healthtech-Lösungen mit engagierten Ingenieurteams
Die Modernisierung von Plattformen für die Bearbeitung von Ansprüchen und die Einbindung von Mitgliedern erfordert spezielles technisches Fachwissen und hohe Standards für die Datensicherheit. Lokale Talente mit Erfahrung in den Bereichen Interoperabilität im Gesundheitswesen und Cloud-Architektur zu finden und zu halten, kann ein langsamer und teurer Prozess sein. A-Listware schafft hier Abhilfe, indem es engagierte Entwicklungsteams und IT-Personalverstärkung zur Verfügung stellt, die es den Kostenträgern im Gesundheitswesen ermöglichen, ihre digitalen Pläne zu beschleunigen, ohne den Aufwand einer herkömmlichen Personalbeschaffung.
- Technisches Nischenwissen: Zugang zu geprüften Entwicklern, die sich mit KI, Big Data und sicherer Cloud-Infrastruktur auskennen.
- Effiziente Skalierung: Erweitern Sie schnell Ihre technischen Kapazitäten, um Projekttermine oder gesetzliche Änderungen einzuhalten.
- Direkte Integration: Engagierte Teams, die als nahtlose Erweiterung Ihrer internen IT-Abteilung arbeiten.
- Optimierung der Ressourcen: Senkung der Betriebskosten durch ein flexibles, leistungsstarkes Bereitstellungsmodell.
Beginnen Sie Ihre digitale Transformation mit A-Listware.
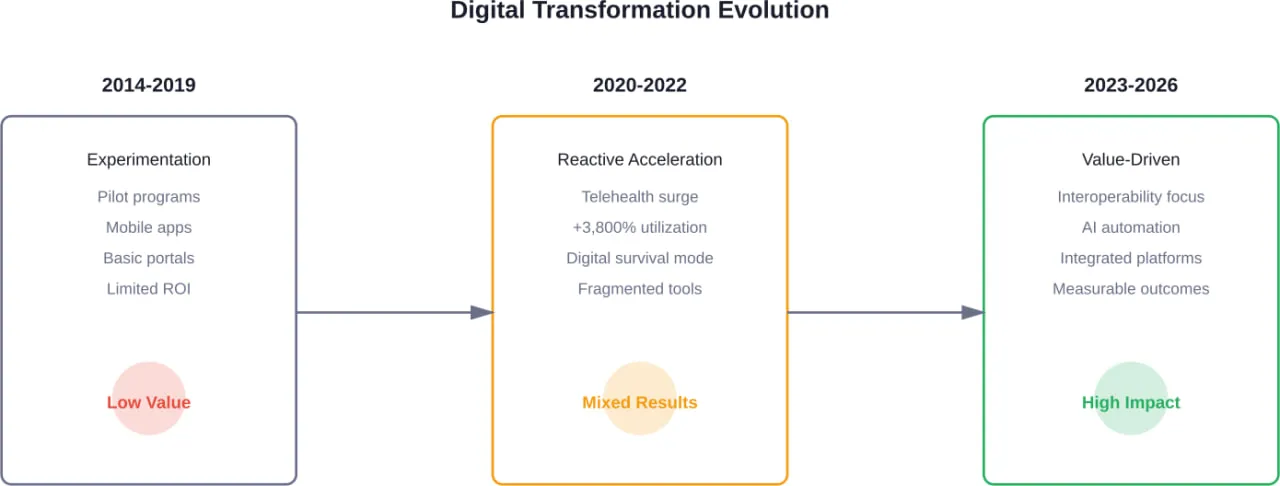
Warum die Zahler mit frühen digitalen Investitionen zu kämpfen hatten
Die Gesundheitsbranche hat in den letzten Jahren kühne digitale Investitionen getätigt, die durch die Pandemie und den wachsenden Modernisierungsbedarf beschleunigt wurden. Die Inanspruchnahme der Telemedizin stieg zwischen Februar und April 2020 auf dem Höhepunkt der Pandemie um über 3.800%.
Doch heute stellen sich viele Organisationen eine entscheidende Frage: Erzielen wir wirklich den Wert, den wir uns vorgestellt haben?
Mehrere Faktoren trugen zu den enttäuschenden Ergebnissen bei:
- Technologie ohne Strategie. Die Kostenträger setzten digitale Tools reaktiv ein - sie implementierten Telemedizin, Mitglieder-Apps und Hausapothekendienste, nur um zu überleben -, ohne sie in eine kohärente Mitgliederreise zu integrieren.
- Die Datenfragmentierung hielt an. Neue Front-End-Systeme wurden auf einer veralteten Infrastruktur aufgebaut. Die Daten blieben in Silos gefangen und verhinderten die von den Mitgliedern erwartete nahtlose Erfahrung.
- Komplexe Kommunikation wird fortgesetzt. Untersuchungen haben ergeben, dass 51% der versicherten Erwachsenen zumindest einige Schwierigkeiten haben, ihren Krankenversicherungsanspruch zu verstehen. Wenn die Versicherten ihren Versicherungsschutz nicht verstehen, treffen sie suboptimale Entscheidungen in der Gesundheitsversorgung und verlieren das Vertrauen in ihre Kostenträger.
Die kurze Antwort? Viele Kostenträger konzentrierten sich auf die Digitalisierung bestehender Prozesse, anstatt grundlegend zu überdenken, wie diese Prozesse in einer digitalisierten Welt funktionieren sollten.
Der regulatorische Druck: CMS-Anforderungen treiben den Wandel voran
Regulatorische Anforderungen sind heute ein wichtiger Katalysator für die digitale Transformation. Der CMS-Interoperabilitätsrahmen ist ein Aufruf zum Handeln für Gesundheitsdatennetze, die schneller vorankommen wollen - damit das, was bereits funktionieren sollte, auch tatsächlich funktioniert.
Die Teilnahme an TEFCA ist für nichtstaatliche Einrichtungen freiwillig, aber das CMS schreibt bestimmte Interoperabilitätsstandards (API-Zugang) für regulierte Kostenträger unabhängig von der Netzausrichtung vor. TEFCA ist offen, standardbasiert und marktfreundlich, so dass die Branche mit der theoretischen Planung aufhören und mit der Umsetzung beginnen kann.
Wichtige Interoperabilitätsmandate
Das CMS hat mehrere Programme und Richtlinien eingeführt, die darauf abzielen, die Patientenversorgung durch sicheren Datenaustausch zu verbessern:
- Das Programm zur Förderung der Interoperabilität ist ein Qualitätsprogramm mit dem Ziel, Qualitätsverbesserung, Sicherheit und Effizienz im Gesundheitswesen zu fördern, indem die Interoperabilität und der Austausch von Gesundheitsdaten durch zertifizierte elektronische Patientenakten gefördert und priorisiert werden.
- TEFCA (Trusted Exchange Framework and Common Agreement) dient in den Vereinigten Staaten als landesweiter Rahmen für den Austausch von Gesundheitsinformationen. TEFCA wurde vom US-Gesundheitsministerium ins Leben gerufen, um Hindernisse für den elektronischen Austausch von Gesundheitsdaten zwischen Gesundheitsdienstleistern, Patienten, Gesundheitsbehörden und Kostenträgern zu beseitigen.
CMS-0057 (CMS Interoperability and Prior Authorization Final Rule) enthält Anforderungen an die Kostenträger, FHIR-basierte APIs für den Zugriff auf Patientendaten, Anbieterverzeichnisinformationen und den Datenaustausch zwischen Kostenträgern zu implementieren. Ab Januar 2026 geht die Gesundheitsbranche von der Planung zur aktiven Umsetzung des standardisierten Datenaustauschs über, wobei die erste Phase der CMS-0057-F in Kraft getreten ist.
Den Daten der Gesundheits-IT zufolge hat fast die Hälfte (46%) der HIOs beim Zugriff auf Labordaten nicht standardisierte Labortest- oder -ergebniscodes auf LOINC-Codes umgestellt. Gesundheitsinformationseinrichtungen senden eher Daten, die USCDI v1 oder v2 entsprechen, erhalten aber seltener Daten von Teilnehmern, die diese Standards einhalten.
Diese Diskrepanz zwischen den Sende- und Empfangsfähigkeiten verdeutlicht die anhaltende Herausforderung, eine echte bidirektionale Interoperabilität im gesamten Ökosystem des Gesundheitswesens zu erreichen.
Vereinfachung der Kommunikation im Gesundheitswesen zur Schaffung von Vertrauen
Komplexe Kommunikation im Gesundheitswesen verwirrt die Mitglieder und führt zu Ineffizienzen bei den Kostenträgern. Die Vereinfachung von Produkten, die Standardisierung von Dokumenten und der Einsatz von KI-Automatisierung können den Betrieb und die Zufriedenheit verbessern.
Das Problem ist beträchtlich: Unklarheiten in komplexen, verwirrenden Formulierungen führen zu Fehlinterpretationen, unerwarteten Kosten und einem Vertrauensverlust zwischen Mitgliedern und Kostenträgern. Wenn Mitglieder ihren Versicherungsschutz nicht verstehen, nehmen sie seltener Präventivmaßnahmen in Anspruch, werden eher mit unerwarteten Rechnungen konfrontiert und sind zunehmend frustriert über ihren Kostenträger.
Sechs Maßnahmen zur Vereinfachung von Krankenversicherungsunterlagen
Bei der Vereinfachung geht es nicht nur um eine einfache Sprache - sie erfordert systematische Änderungen in der Art und Weise, wie die Kostenträger Informationen strukturieren und bereitstellen:
| Strategie der Vereinfachung | Ansatz für die Umsetzung | Auswirkungen auf die Mitglieder |
|---|---|---|
| Standardisierung von Dokumentenvorlagen | Erstellung einheitlicher Layouts für alle Mitgliedsmaterialien | Leichtere Navigation und Vergleich |
| Einfache Sprache verwenden | Ersetzen Sie den Fachjargon durch klare Erklärungen | Besseres Verständnis des Erfassungsbereichs |
| Komplexe Informationen visualisieren | Verwendung von Diagrammen, Symbolen und Grafiken für wichtige Konzepte | Schnelleres Verständnis der Vorteile |
| Kommunikation personalisieren | Maßgeschneiderte Informationen je nach Bedarf und Nutzung der Mitglieder | Relevante, umsetzbare Leitlinien |
| Implementierung KI-gestützter Tools | Chatbots und virtuelle Assistenten für sofortige Antworten | 24/7-Support ohne Wartezeiten |
| Test mit aktuellen Mitgliedern | Nutzertests und Feedbackschleifen vor der breiten Veröffentlichung | Kommunikation, die tatsächlich funktioniert |
Die digitale Transformation der Krankenversicherung kann eine personalisierte Versorgung und proaktive Beratung der Mitglieder durch integrierte Daten ermöglichen. Wenn die Kostenträger den Leistungsverlauf, die klinischen Daten und die Präferenzen der Versicherten miteinander verknüpfen, können sie Mitteilungen bereitstellen, die die Bedürfnisse vorwegnehmen, statt nur auf Anfragen zu reagieren.
KI und Automatisierung: Wo die echten Einsparungen entstehen
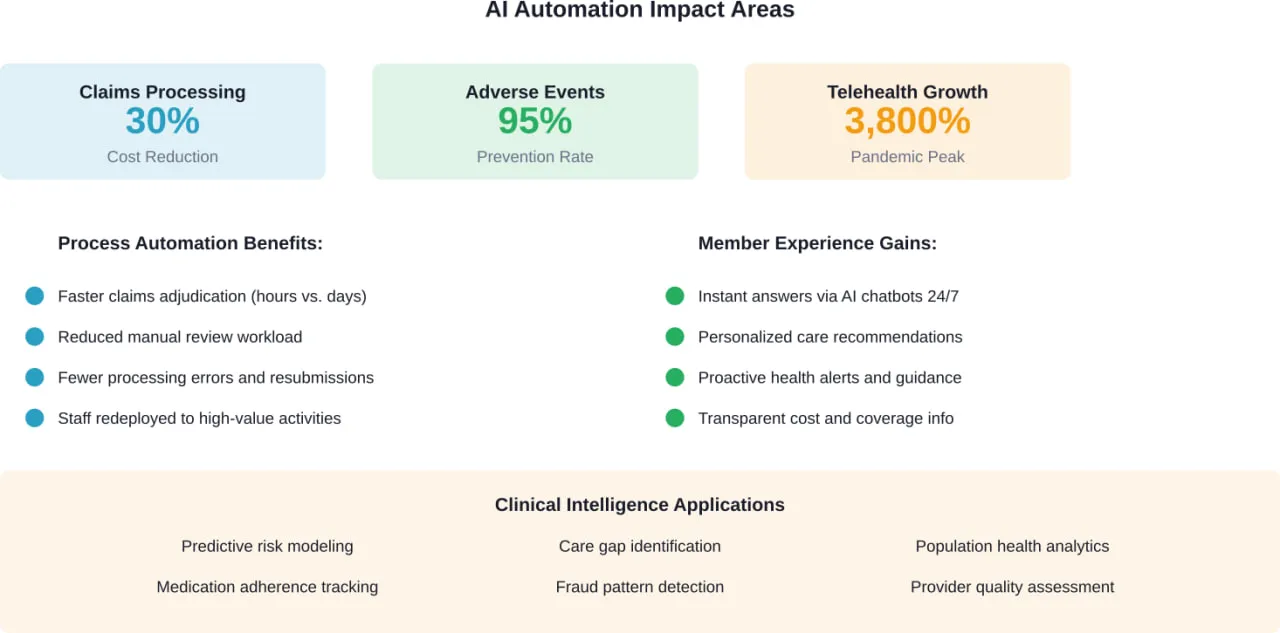
Die Automatisierung ist der Punkt, an dem die digitale Transformation von “nice to have” zu “essential for survival” wird. Wenn die Automatisierung richtig skaliert wird, können Kostenträger bei der Bearbeitung von Forderungen bis zu 30% an Verwaltungskosten einsparen.
Aber halt - bei der Automatisierung geht es nicht nur um Kostenreduzierung. Es geht darum, menschliche Talente von repetitiven Aufgaben auf komplexe Problemlösungen und Mitgliederwerbung zu verlagern.
Hochwirksame Automatisierungsanwendungsfälle
- Bearbeitung und Entscheidung von Ansprüchen. KI kann Ansprüche anhand von Richtlinien überprüfen, Anomalien erkennen und unkomplizierte Fälle automatisch genehmigen. Das Ergebnis: schnellere Bearbeitungszeiten, weniger Fehler und geringerer Verwaltungsaufwand.
- Vorherige Genehmigung. Dies ist seit langem ein Schmerzpunkt für Anbieter und Patienten. Automatisierte Systeme können Anträge anhand klinischer Kriterien in Echtzeit bewerten, Routinefälle sofort genehmigen und komplexe Fälle an klinische Prüfer weiterleiten, die den relevanten Kontext bereits kennen.
- Anfragen an den Mitgliederservice. Dank der Verarbeitung natürlicher Sprache können Chatbots allgemeine Fragen zu Leistungen, Leistungsansprüchen und Anbieternetzen beantworten. Wenn eine Eskalation erforderlich ist, leitet das System die Mitglieder an den richtigen Spezialisten mit vollständigem Gesprächsverlauf weiter.
- Aufdeckung von Betrug. Modelle des maschinellen Lernens können verdächtige Muster in Millionen von Anträgen erkennen - Muster, die für menschliche Prüfer in diesem Umfang unmöglich zu erkennen wären.
Durch den Einsatz digitaler Tools können Gesundheitsdienstleister die Qualität ihrer Versorgung und die Ergebnisse für die Patienten verbessern. Dazu gehört, dass bis zu 95% unerwünschte Arzneimittelereignisse verhindert und doppelte Tests reduziert werden.
Datenintegration und -analyse: Die Grundlage
Keines der ausgefallenen Front-End-Erlebnisse ist von Bedeutung, wenn die Datengrundlage nicht stimmt. Die Rationalisierung von Datenoperationen ist für die Verbesserung der geschäftlichen Agilität unerlässlich.
Der Datenzugriff in Echtzeit kann die Entscheidungsfindung sowohl beschleunigen als auch verbessern. Die digitale Transformation hat dazu geführt, dass 65% der US-Krankenhäuser KI-gestützte Prognosetools in ihren EHR-Systemen einsetzen.
Für die Kostenträger ermöglichen integrierte Datenplattformen:
- Vereinheitlichte Mitgliederprofile, die Daten zu Ansprüchen, klinischen, pharmazeutischen und sozialen Faktoren kombinieren
- Echtzeit-Überprüfung der Anspruchsberechtigung und Überprüfung der Leistungen
- Prädiktive Analysen zur Identifizierung von Mitgliedern mit einem hohen Risiko für kostenintensive Ereignisse
- Leistungsübersichten zur Verfolgung von Qualitätsmaßnahmen und -ergebnissen
- Populationsbezogenes Gesundheitsmanagement in großem Maßstab
Das CMS entwickelt Meaningful Measures 2.0 und die Kaskade von Meaningful Measures weiter, um die Prioritäten der Behörde bei der Qualitätsmessung zu berücksichtigen. Bei seiner Einführung im Jahr 2017 bestand das Ziel von Meaningful Measures darin, die Anzahl der Medicare-Qualitätsmaßnahmen zu reduzieren und die Belastung der Messstellen zu verringern.
Diese Verlagerung hin zu rationalisierten, aussagekräftigen Messungen erfordert von den Kostenträgern saubere, integrierte Daten, die ohne manuelle Eingriffe in die Berichtsanforderungen einfließen können.
Der FHIR-Standard: Interoperabilität Wirklichkeit werden lassen
HL7 FHIR (Fast Healthcare Interoperability Resources) hat sich als Standard für den Austausch von Gesundheitsdaten durchgesetzt. Das Da Vinci-Projekt bietet Implementierungsleitfäden, die speziell für Anwendungsfälle von Kostenträgern entwickelt wurden:
- Austausch von Zahlerdaten (PDex): Ermöglicht den Kostenträgern den Austausch von klinischen Daten und Schadendaten mit Mitgliedern und anderen Kostenträgern
- Deckungsbedarfsermittlung (CRD): Hilft Anbietern, die Anforderungen an den Versicherungsschutz während der Pflegeplanung zu verstehen
- Unterstützung bei der Vorabgenehmigung (PAS): Automatisiert die Einreichung von Vorabgenehmigungen und die Statusprüfung
- Dokumentationsvorlagen und -regeln (DTR): Rationalisierung der Dokumentationserfassung für die vorherige Genehmigung
Dies sind keine theoretischen Spezifikationen. Es handelt sich um kampferprobte Implementierungsleitfäden, die von großen Kostenträgern und Gesundheitssystemen in der Praxis eingesetzt werden.
Mitgliedererlebnis: Personalisierung in großem Maßstab
Zu den Vorteilen der Vereinfachung gehören personalisierte Produkte und Pflege, die über digitale Kanäle angeboten werden. Die Mitglieder erwarten von ihrer Krankenkasse dasselbe digitale Erlebnis, das sie von Einzelhandels- und Bank-Apps gewohnt sind.
Kommt Ihnen das bekannt vor? Die Mitglieder wollen es:
- Prüfen Sie Leistungen und Versicherungsschutz mit ein paar Fingertipps
- Vergleichen Sie die Kosten für verschiedene Anbieter und Behandlungsoptionen
- Zugang zu virtueller Pflege, wann und wo sie sie brauchen
- Sie erhalten eine proaktive Beratung zu Präventivmaßnahmen und Medikamenten
- ihre Rechnungen verstehen, ohne einen Decoderring zu benötigen
Der Weg in die Zukunft für Krankenversicherer führt über den Aufbau dieser Fähigkeiten auf integrierten Datenplattformen. Personalisierung setzt voraus, dass man den individuellen Gesundheitsweg, die Präferenzen und Bedürfnisse jedes Mitglieds versteht.
Aufbau effektiver Plattformen zur Mitgliederbindung
Effektive Mitgliederportale und -Apps gehen über grundlegende Funktionen wie den Zugriff auf die ID-Karte und den Versicherungsverlauf hinaus. Sie bieten:
- Kontextbezogene Informationen. Statt allgemeiner Bildungsinhalte erhalten die Mitglieder Informationen, die für ihre Erkrankung, ihre Medikamente und ihren Pflegeplan relevant sind.
- Kostentransparenz. Bevor sie einen Termin für einen Eingriff vereinbaren, können die Mitglieder die geschätzten Kosten auf der Grundlage ihrer spezifischen Leistungen und ihres Selbstbehaltes einsehen.
- Pflege-Navigation. Geführte Pfade helfen den Mitgliedern, die richtige Versorgung zur richtigen Zeit zu finden - sei es ein Besuch bei einem Telemediziner, eine dringende Behandlung oder eine Überweisung an einen Spezialisten.
- Aktionspläne für die Gesundheit. Personalisierte Erinnerungen für Vorsorgeuntersuchungen, Medikamentenauffüllungen und das Management chronischer Krankheiten.
Und jetzt wird es interessant: Wenn diese digitalen Berührungspunkte mit den Pflegemanagementteams verbunden werden, schaffen sie eine nahtlose, hybride Erfahrung. Digitale Tools erledigen Routine-Interaktionen, während menschliche Unterstützung verfügbar ist, wenn Komplexität oder Einfühlungsvermögen gefragt sind.
Wertorientierte Pflege und Ergebnismessung
Die digitale Transformation ermöglicht es den Kostenträgern, sich effektiver an wertorientierten Versorgungskonzepten zu beteiligen. Mit integrierten Daten und Analysen können die Kostenträger:
- Verfolgen Sie Qualitätsmetriken in Echtzeit statt rückwirkend
- Identifizierung von Versorgungslücken und Koordinierung der Aufklärungsarbeit, um diese zu schließen
- Zuordnung der Ergebnisse zu bestimmten Interventionen und Anbietern
- Weitergabe von verwertbaren Erkenntnissen an Anbieterpartner
- Anpassung der Pflegestrategien auf der Grundlage des Erfolges
Die Umstellung von der Leistungsvergütung auf wertorientierte Vergütungsmodelle erfordert dieses Maß an operativer Raffinesse. Die Kostenträger können nicht einfach nur Ansprüche anders bezahlen - sie müssen die Art und Weise, wie sie die Bevölkerung verwalten und mit den Anbietern zusammenarbeiten, grundlegend ändern.
| Traditionelles Zahlermodell | Digital transformiertes Modell |
|---|---|
| Reaktive Schadensbearbeitung | Proaktives Pflegemanagement |
| Anbieter als Verkäufer | Anbieter als Partner |
| Volumenabhängige Zahlungen | Ergebnisorientierte Verträge |
| Jährliche Qualitätsberichte | Leistungsverfolgung in Echtzeit |
| Siloartige Datensysteme | Integrierte Gesundheitsinformationen |
| Allgemeine Mitteilungen an die Mitglieder | Personalisiertes Engagement |
| Manuelle Arbeitsabläufe | KI-gestützte Automatisierung |
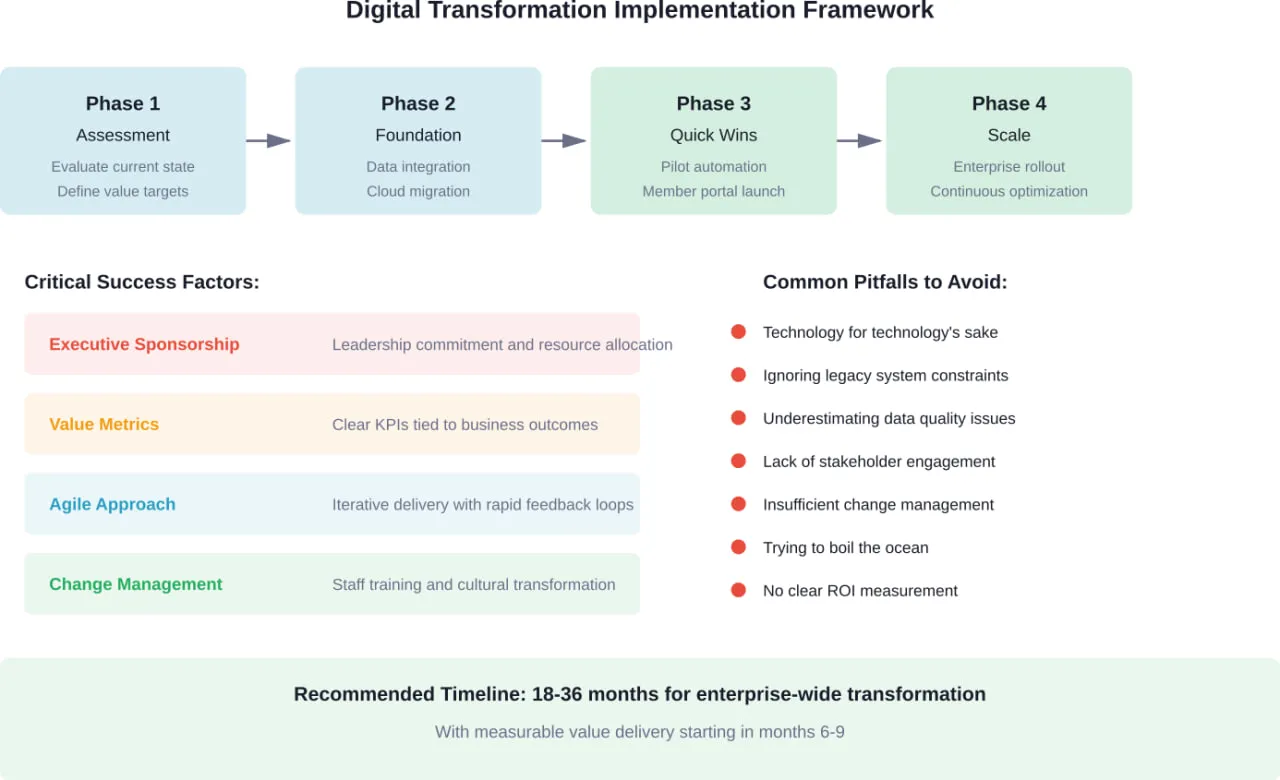
Herausforderungen bei der Umsetzung und deren Bewältigung
Okay, und was ist mit den Hindernissen? Kostenträger im Gesundheitswesen stehen bei der Umsetzung der digitalen Transformation vor mehreren großen Herausforderungen:
Integration von Altsystemen
Die meisten Kostenträger arbeiten mit zentralen Verwaltungsplattformen, die Jahrzehnte alt sind. Diese Systeme enthalten wichtige Geschäftslogik und historische Daten, die nicht einfach über Nacht ersetzt werden können.
Die Lösung ist nicht immer "Rip-and-replace". Viele erfolgreiche Transformationen verwenden einen schrittweisen Ansatz: Aufbau moderner API-Schichten auf Altsystemen, schrittweise Migration von Funktionen zu Cloud-basierten Microservices und Beibehaltung paralleler Systeme während der Übergangszeit.
Datenqualität und Standardisierung
Selbst mit FHIR-Standards bleibt die Datenqualität eine Herausforderung. Fast die Hälfte der HIOs muss von nicht standardisierten Codes auf standardisierte Formate umstellen. Unvollständige Mitgliederdatensätze, inkonsistente Anbieterverzeichnisse und fragmentierte Pflegeverläufe untergraben alle digitalen Initiativen.
Um dieses Problem zu lösen, ist eine gezielte Datenverwaltung erforderlich: die Einführung von Stammdatenverwaltungsprozessen, die Umsetzung von Validierungsregeln am Eingabepunkt und die kontinuierliche Überwachung von Datenqualitätsmetriken.
Veränderungsmanagement und Kultur
Die Technologie ist oft der einfache Teil. Die schwierigere Herausforderung besteht darin, die Menschen dazu zu bringen, ihre Arbeitsweise zu ändern. Mitarbeiter, die Ansprüche jahrelang manuell bearbeitet haben, sträuben sich vielleicht gegen die Automatisierung. Klinische Teams könnten KI-Empfehlungen skeptisch gegenüberstehen.
Erfolgreiche Transformationen investieren viel in das Veränderungsmanagement: die Vision muss klar kommuniziert werden, die Mitarbeiter müssen in die Gestaltungsentscheidungen einbezogen werden, sie müssen gründlich geschult werden, und die ersten Erfolge müssen gefeiert werden, um eine Dynamik zu erzeugen.
Bedenken hinsichtlich Sicherheit und Datenschutz
Daten aus dem Gesundheitswesen gehören zu den sensibelsten Informationen, die es gibt. Jede digitale Transformation muss strenge Sicherheits- und Datenschutzbestimmungen einhalten und gleichzeitig den Datenfluss ermöglichen.
Dies erfordert eine Zero-Trust-Sicherheitsarchitektur, eine umfassende Verschlüsselung, regelmäßige Audits und Technologien zur Wahrung der Privatsphäre, die die Nutzung der Daten für Analysen ermöglichen und gleichzeitig die Identität des Einzelnen schützen.
Blick in die Zukunft: Die Zukunft der digitalen Transformation von Kostenträgern
Auf dem Weg in das Jahr 2026 prägen mehrere Trends die nächste Phase der digitalen Transformation der Kostenträger im Gesundheitswesen:
- Generative KI für Dokumentation und Kommunikation. Großsprachige Modelle können die Korrespondenz mit den Mitgliedern verfassen, die klinische Dokumentation für die Pflegedienstleiter zusammenfassen und sogar bei Einsprüchen und Beschwerden behilflich sein - und das alles bei Einhaltung der Vorschriften und angemessener Aufsicht.
- Leistungsgenehmigung in Echtzeit. Mit zunehmender Interoperabilität wird die Vision einer Leistungsprüfung in Echtzeit und einer Vorabgenehmigung am Ort der Behandlung realisierbar. Die Leistungserbringer erhalten sofortige Antworten, die Mitglieder vermeiden überraschende Ablehnungen und die Kostenträger reduzieren den Verwaltungsaufwand.
- Integration der sozialen Determinanten. Digitale Plattformen beginnen, Daten über Wohnverhältnisse, Ernährungssicherheit, Verkehrsmittel und andere soziale Faktoren, die einen großen Einfluss auf die Gesundheit haben, zu integrieren. Dies ermöglicht eine ganzheitlichere Unterstützung der Mitglieder.
- Ökosystem-Partnerschaften. Die Kostenträger gehen über bilaterale Integrationen hinaus und beteiligen sich an Datennetzen mit mehreren Beteiligten. TEFCA und CMS-Aligned Networks bilden die Infrastruktur für dieses vernetzte Ökosystem.
Die Gesundheitsbranche befindet sich weiterhin auf dem Weg von der Planung zur aktiven Umsetzung. Organisationen, die die Grundlagen der digitalen Transformation - Interoperabilität, Automatisierung, Datenintegration und Mitgliedererfahrung - gut umsetzen, werden eine führende Position einnehmen.
Häufig gestellte Fragen
- Was bedeutet digitale Transformation für Kostenträger im Gesundheitswesen?
Die digitale Transformation für Kostenträger im Gesundheitswesen umfasst die Modernisierung der Kernprozesse durch Cloud Computing, KI-Automatisierung, Interoperabilitätsstandards wie FHIR und integrierte Datenplattformen. Ziel ist es, die Erfahrungen der Mitglieder zu verbessern, die Verwaltungskosten zu senken (bis zu 30% bei der Bearbeitung von Leistungsansprüchen), wertorientierte Versorgungsmodelle zu ermöglichen und die regulatorischen Anforderungen für den Datenaustausch zu erfüllen. Es geht nicht nur darum, neue Technologien zu implementieren, sondern auch darum, die Arbeitsweise der Kostenträger grundlegend zu ändern, um datengesteuert und mitgliederorientiert zu sein.
- Warum investieren die Kostenträger im Gesundheitswesen jetzt in die digitale Transformation?
Die Dringlichkeit wird von mehreren Faktoren bestimmt: Die in den letzten Jahren in Kraft getretenen regulatorischen Anforderungen des CMS an Interoperabilität und Datenaustausch, die Beschleunigung der Telemedizin und der digitalen Erwartungen durch die Pandemie (die Nutzung der Telemedizin stieg in der Spitze um 3.800%), die anhaltende Verwirrung der Mitglieder mit 51% der versicherten Erwachsenen, die Schwierigkeiten haben, ihren Versicherungsschutz zu verstehen, der Wettbewerbsdruck durch neue digitale Anbieter und die Möglichkeit, die Verwaltungskosten durch Automatisierung zu senken. Kostenträger, die nicht modernisieren, riskieren die Nichteinhaltung gesetzlicher Vorschriften und die Abwanderung von Mitgliedern.
- Was sind die größten Herausforderungen bei der digitalen Transformation von Kostenträgern im Gesundheitswesen?
Zu den wichtigsten Herausforderungen gehören die Integration mit jahrzehntealten Kernverwaltungssystemen, die Sicherstellung der Datenqualität und -standardisierung (fast die Hälfte der Gesundheitsinformationsorganisationen muss nicht standardisierte Codes abbilden), die Bewältigung organisatorischer Veränderungen und kultureller Widerstände, die Aufrechterhaltung von Sicherheit und Datenschutz bei gleichzeitiger Ermöglichung des Datenflusses und der Nachweis eines klaren ROI, um weitere Investitionen zu rechtfertigen. Die technische Implementierung ist oft einfacher, als Menschen und Prozesse zu verändern.
- Wie ermöglicht FHIR die digitale Transformation der Kostenträger?
HL7 FHIR bietet standardisierte APIs für den Datenaustausch im Gesundheitswesen, die es den Kostenträgern ermöglichen, Informationen mit Leistungserbringern, Mitgliedern und anderen Kostenträgern ohne kundenspezifische Integrationen auszutauschen. Das Da Vinci-Projekt bietet kassenspezifische Implementierungsleitfäden für Anwendungsfälle wie den Zugriff auf Mitgliederdaten, die Vorabgenehmigung, die Ermittlung von Deckungsvoraussetzungen und den Austausch zwischen Kostenträgern. Die FHIR-Konformität ist jetzt durch die CMS-Vorschriften vorgeschrieben und damit eine wesentliche Infrastruktur und nicht mehr optional. Sie ermöglicht es den Systemen, für Gesundheitsdaten “dieselbe Sprache zu sprechen”.
- Welchen ROI können Kostenträger von der digitalen Transformation erwarten?
Bei richtiger Skalierung kann die Automatisierung bis zu 30% Kosteneinsparungen bei der Bearbeitung von Ansprüchen bringen, während KI bis zu 95% unerwünschte Arzneimittelereignisse verhindern kann. Neben der direkten Kostensenkung gibt es weitere Vorteile wie eine verbesserte Mitgliederbindung durch bessere Erfahrungen, weniger manuelle Nacharbeit durch Automatisierung, eine schnellere Bearbeitung von Anträgen (Stunden statt Tage), weniger Verzögerungen bei der Vorabgenehmigung und eine bessere Leistung bei wertorientierten Verträgen durch Qualitätsverfolgung in Echtzeit. Der Schlüssel liegt darin, sich auf die wichtigsten Anwendungsfälle zu konzentrieren, anstatt zu versuchen, alles auf einmal zu verändern.
- Wie lange dauert die digitale Transformation der Kostenträger im Gesundheitswesen?
Eine unternehmensweite Umstellung dauert in der Regel 18-36 Monate, aber die Wertschöpfung sollte viel früher beginnen - innerhalb von 6-9 Monaten für erste Pilotprojekte und schnelle Erfolge. Die erfolgreichsten Ansätze sind phasenweise: Bewertung und Planung (Monate 1-3), grundlegende Daten- und Cloud-Arbeiten (Monate 3-12), Pilotautomatisierung und Einführung von Mitgliederportalen (Monate 6-15) und Unternehmensskalierung (Monate 12+). Der Versuch, alles gleichzeitig zu transformieren, scheitert in der Regel. Eine schrittweise Umsetzung mit messbaren Meilensteinen erhält die Dynamik und die Unterstützung der Geschäftsleitung aufrecht.
- Welche Rolle spielt die KI bei der digitalen Transformation der Kostenträger?
KI ermöglicht zahlreiche hochwertige Anwendungsfälle, darunter die automatische Beurteilung von Ansprüchen, die Bewertung von Vorabgenehmigungen anhand klinischer Kriterien, die Erkennung von Betrug durch Musteranalyse, Chatbots für den Mitgliederservice, die natürliche Sprachverarbeitung nutzen, prädiktive Modellierung zur Identifizierung von Risikomitgliedern, personalisierte Pflegeempfehlungen und die Zusammenfassung von Dokumenten. Die Technologie ist inzwischen sehr ausgereift, und 65% der US-Krankenhäuser nutzen inzwischen KI-gestützte Vorhersagetools. Für Kostenträger ermöglicht KI sowohl Kostensenkungen durch Automatisierung als auch Qualitätsverbesserungen durch bessere Entscheidungshilfen.
Schlussfolgerung: Von der Strategie zur Umsetzung
Die digitale Transformation für Kostenträger im Gesundheitswesen hat sich von einem strategischen Ziel zu einer operativen Notwendigkeit entwickelt. Die CMS-Vorschriften verlangen dies, die Mitglieder erwarten es, und der wirtschaftliche Druck erfordert es.
Die Kostenträger, die erfolgreich sein werden, sind nicht unbedingt diejenigen mit den größten Technologiebudgets. Sie sind diejenigen, die sich rücksichtslos auf die Bereitstellung von Werten konzentrieren, die Ergebnisse messen, auf der Grundlage der Ergebnisse iterieren und der Versuchung widerstehen, jedem neuen Technologietrend hinterherzulaufen.
Die Grundlagen sind nach wie vor von entscheidender Bedeutung: Interoperabilität, die einen nahtlosen Datenfluss ermöglicht, Automatisierung, die den Verwaltungsaufwand reduziert, integrierte Datenplattformen, die eine einzige Quelle der Wahrheit bieten, und ein einfaches, transparentes und personalisiertes Nutzererlebnis.
Da sich das Ökosystem des Gesundheitswesens weiter in Richtung einer wertorientierten Versorgung und integrierter Liefermodelle entwickelt, werden digital reife Kostenträger als strategische Partner und nicht als Transaktionsverarbeiter positioniert. Der Wandel ist eine Herausforderung, aber die Kosten des Stillstands sind weitaus höher.
Die Frage ist nicht, ob eine Transformation durchgeführt werden soll - die Frage ist, wie schnell und effektiv Ihr Unternehmen die Grundlagen umsetzen kann, ohne den Fokus auf einen messbaren Geschäftswert zu verlieren.


