Résumé rapide : La transformation numérique pour les payeurs de soins de santé implique la modernisation des opérations grâce à l'IA, au cloud computing et aux normes d'interopérabilité telles que FHIR pour améliorer les expériences des membres, réduire les coûts administratifs jusqu'à 30% et permettre l'échange de données en temps réel. Les exigences réglementaires de la CMS favorisant l'adoption et l'utilisation de la télésanté ayant bondi de 3 800% pendant la pandémie, les payeurs doivent passer de l'expérimentation technologique à une mise en œuvre axée sur la valeur et centrée sur les résultats, les communications simplifiées et la coordination des soins intégrés.
Les organismes payeurs du secteur de la santé opèrent dans un environnement fondamentalement différent de celui d'il y a quelques années. La pandémie a imposé une numérisation rapide - la télésanté a explosé, les attentes des membres ont changé du jour au lendemain et les organismes de réglementation ont commencé à exiger l'interopérabilité à grande échelle.
Mais voilà : de nombreux payeurs ont investi massivement dans des outils numériques sans obtenir les résultats escomptés. Des investissements audacieux ont été réalisés, des systèmes ont été mis à niveau et des applications ont été lancées. Pourtant, la confusion des membres persiste, les coûts administratifs restent obstinément élevés et les données sont toujours stockées dans des silos.
La question n'est pas de savoir si la transformation numérique est nécessaire. Il s'agit de savoir comment la mettre en œuvre de manière à ce qu'elle apporte une réelle valeur ajoutée, et pas seulement de la technologie pour le plaisir de la technologie.
Ce que la transformation numérique signifie pour les payeurs de soins de santé
La transformation numérique des services des payeurs de soins de santé va au-delà de la mise en œuvre de nouveaux logiciels. Il s'agit de recâbler fondamentalement les opérations pour qu'elles soient axées sur les données, centrées sur les membres et interopérables avec l'écosystème des soins de santé au sens large.
Selon la CMS, l'agence prend des mesures audacieuses pour moderniser l'écosystème national de la santé numérique, en mettant l'accent sur l'autonomisation des bénéficiaires de Medicare grâce à un meilleur accès aux technologies de santé innovantes. Une infrastructure obsolète et des données déconnectées ont rendu plus difficile l'accès des patients et des prestataires à des informations essentielles.
Pour les payeurs en particulier, la transformation touche à tout : traitement des demandes, communications avec les membres, réseaux de prestataires, coordination des soins et conformité réglementaire. Les Centers for Medicare & Medicaid Services (CMS) ont établi des exigences d'interopérabilité sous la forme d'une série de réglementations obligatoires (telles que la CMS Interoperability and Patient Access Final Rule).
En réalité, il ne s'agit pas de suivre les dernières tendances technologiques. Il s'agit de résoudre les inefficacités opérationnelles persistantes et les problèmes liés à l'expérience des membres qui affectent le secteur depuis des décennies.
Les composantes essentielles de la transformation numérique du payeur
Plusieurs piliers technologiques sous-tendent la réussite de la transformation numérique des payeurs de soins de santé :
- Interopérabilité et échange de données : Mise en œuvre de normes basées sur FHIR pour partager les données de manière transparente avec les prestataires, les patients et les autres payeurs.
- L'IA et l'automatisation : Réduction du travail manuel dans le traitement des demandes, l'autorisation préalable et les services aux membres
- Infrastructure en nuage : Permettre l'évolutivité, l'analyse en temps réel et des cycles d'innovation plus rapides
- Plateformes d'engagement des membres : Offrir des expériences numériques transparentes et personnalisées par le biais d'applications et de portails
- Analyse des données : Utiliser des outils prédictifs pour identifier les membres à haut risque et optimiser les parcours de soins
Le guide de mise en œuvre HL7 FHIR pour l'échange de données des payeurs définit une interface standard pour les plans d'assurance des assureurs de santé, leurs réseaux associés, et les organisations et fournisseurs qui participent à ces réseaux. Cette normalisation permet à des tiers de développer des applications qui aident les patients à comprendre leurs options de couverture.
Construire des solutions évolutives dans le domaine de la santé avec des équipes d'ingénieurs dédiées
La modernisation des plateformes de traitement des demandes de remboursement et d'engagement des membres nécessite une expertise technique spécialisée et des normes élevées en matière de sécurité des données. Trouver et retenir des talents locaux ayant de l'expérience dans l'interopérabilité des soins de santé et l'architecture en nuage peut être un processus lent et coûteux. A-Listware résout ce problème en fournissant des équipes de développement dédiées et en renforçant le personnel informatique, ce qui permet aux payeurs de soins de santé d'accélérer leurs feuilles de route numériques sans les frais généraux liés au recrutement traditionnel.
- Expertise technique de niche : Accès à des développeurs vérifiés compétents en matière d'IA, de big data et d'infrastructure cloud sécurisée.
- Mise à l'échelle efficace : Développez rapidement votre capacité d'ingénierie pour respecter les délais des projets ou les changements réglementaires.
- Intégration directe : Des équipes dédiées qui travaillent comme une extension transparente de votre service informatique interne.
- Optimisation des ressources : Réduire les coûts opérationnels en utilisant un modèle de livraison flexible et performant.
Commencez votre transformation numérique avec A-Listware.
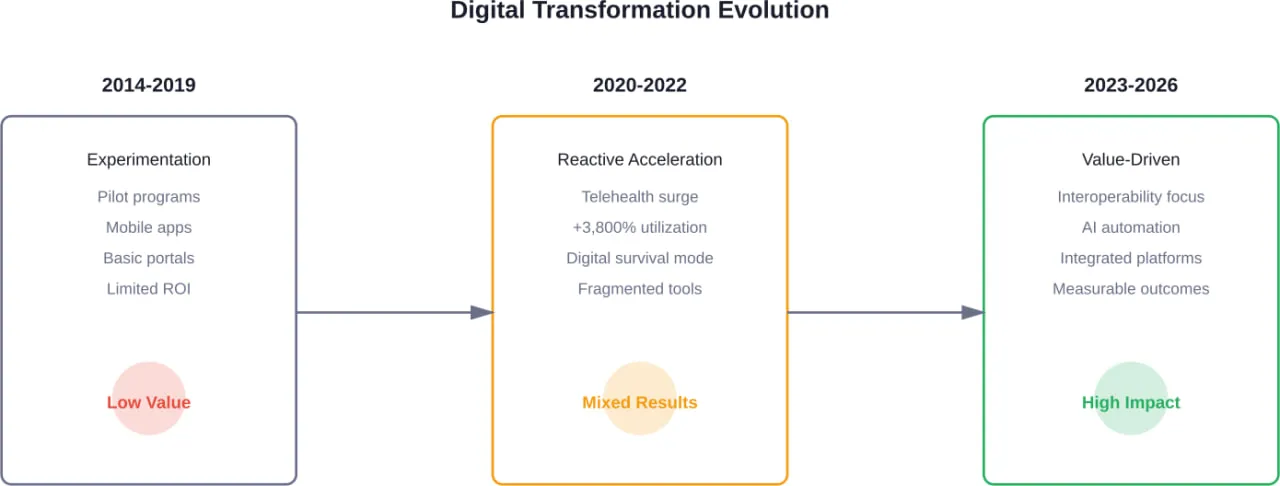
Pourquoi les payeurs ont-ils eu du mal à réaliser leurs premiers investissements dans le numérique ?
Le secteur de la santé a fait des investissements numériques audacieux au cours des dernières années, accélérés par la pandémie et un besoin croissant de modernisation. L'utilisation de la télésanté a augmenté de plus de 3 800% entre février et avril 2020, au plus fort de la pandémie.
Mais aujourd'hui, de nombreuses organisations réfléchissent à une question essentielle : Réalisons-nous vraiment la valeur que nous avons envisagée ?
Plusieurs facteurs ont contribué à ces résultats décevants :
- La technologie sans la stratégie. Les payeurs ont déployé des outils numériques de manière réactive - en mettant en place des services de télésanté, des applications pour les membres et des services de pharmacie à domicile juste pour survivre - sans les intégrer dans un parcours cohérent pour les membres.
- La fragmentation des données persiste. Les nouveaux systèmes frontaux ont été construits sur l'infrastructure existante. Les données sont restées piégées dans des silos, empêchant les membres de bénéficier de l'expérience transparente qu'ils attendaient.
- Les communications complexes se poursuivent. Selon la recherche, 51% des adultes assurés ont au moins quelques difficultés à comprendre leur éligibilité à l'assurance maladie. Lorsque les membres ne comprennent pas leur couverture, ils prennent des décisions sous-optimales en matière de soins de santé et perdent confiance dans leurs payeurs.
En bref ? De nombreux payeurs se sont concentrés sur la numérisation des processus existants plutôt que de repenser fondamentalement la façon dont ces processus devraient fonctionner dans un monde numérique.
La pression réglementaire : Les exigences de la CMS, moteur du changement
Les exigences réglementaires sont désormais un catalyseur majeur de la transformation numérique. Le cadre d'interopérabilité de la CMS représente un appel à l'action pour les réseaux de données de santé qui veulent aller plus vite - pour que ce qui devrait déjà fonctionner fonctionne réellement.
La participation à TEFCA est volontaire pour les entités non fédérales, mais la CMS impose des normes d'interopérabilité spécifiques (accès API) aux payeurs réglementés, indépendamment de l'alignement du réseau. Il s'agit d'un système ouvert, basé sur des normes et adapté au marché, conçu pour que l'industrie puisse arrêter la planification théorique et commencer à exécuter.
Principaux mandats d'interopérabilité
La CMS a mis en place plusieurs programmes et politiques visant à améliorer les soins aux patients grâce à l'échange sécurisé de données :
- Le programme de promotion de l'interopérabilité est un programme de qualité dont l'objectif est d'améliorer la qualité, la sécurité et l'efficacité des soins de santé en promouvant et en privilégiant l'interopérabilité et l'échange de données sur les soins de santé au moyen d'une technologie de dossier médical électronique certifiée.
- TEFCA (Trusted Exchange Framework and Common Agreement) La TEFCA fonctionne aux États-Unis comme un cadre national pour le partage d'informations sur la santé. Créée par le ministère de la santé et des services sociaux, la TEFCA a été conçue pour supprimer les obstacles au partage électronique des dossiers médicaux entre les prestataires de soins, les patients, les organismes de santé publique et les payeurs.
CMS-0057 (CMS Interoperability and Prior Authorization Final Rule) comprend des exigences pour les payeurs de mettre en œuvre des API basées sur FHIR pour l'accès aux données des patients, les informations de l'annuaire des fournisseurs et l'échange de données de payeur à payeur. En janvier 2026, le secteur des soins de santé continuera à passer de la planification à la mise en œuvre active de l'échange de données normalisé, la première phase de la CMS-0057-F ayant pris effet.
D'après les données sur les technologies de la santé, près de la moitié (46%) des organismes d'information sur la santé ont converti des codes d'essai ou de résultat de laboratoire non standard en codes LOINC lorsqu'ils accèdent à des données provenant de laboratoires. Les organismes d'information sur la santé sont plus susceptibles d'envoyer des données conformes à l'USCDI v1 ou v2, mais moins susceptibles de recevoir des données de participants conformes à ces normes.
Cet écart entre les capacités d'envoi et de réception met en évidence le défi permanent que représente la réalisation d'une véritable interopérabilité bidirectionnelle dans l'ensemble de l'écosystème des soins de santé.
Simplifier la communication dans le secteur de la santé pour renforcer la confiance
La complexité des communications relatives aux soins de santé est source de confusion pour les adhérents et d'inefficacité pour les payeurs. La simplification des produits, la normalisation des documents et l'utilisation de l'automatisation de l'IA peuvent améliorer les opérations et la satisfaction.
Le problème est de taille : le manque de clarté d'un langage complexe et déroutant entraîne des interprétations erronées, des coûts inattendus et une perte de confiance entre les affiliés et les payeurs. Lorsque les affiliés ne comprennent pas leur couverture, ils sont moins enclins à recourir aux soins préventifs, risquent davantage d'être confrontés à des factures surprises et sont de plus en plus frustrés par leur payeur.
Six mesures pour simplifier les documents relatifs à l'assurance maladie
La simplification n'est pas seulement une question de langage simple, elle nécessite des changements systématiques dans la manière dont les payeurs structurent et fournissent les informations :
| Stratégie de simplification | Approche de la mise en œuvre | Impact sur les membres |
|---|---|---|
| Normaliser les modèles de documents | Créer des mises en page cohérentes pour l'ensemble des documents destinés aux membres | Une navigation et une comparaison plus faciles |
| Utiliser un langage simple | Remplacer le jargon du secteur par des explications claires | Meilleure compréhension de la couverture |
| Visualiser des informations complexes | Utiliser des tableaux, des icônes et des graphiques pour les concepts clés | Une compréhension plus rapide des avantages |
| Personnaliser les communications | Adapter les informations en fonction des besoins et de l'utilisation des membres | Des conseils pertinents et exploitables |
| Mettre en œuvre des outils alimentés par l'IA | Chatbots et assistants virtuels pour des réponses instantanées | Assistance 24 heures sur 24, 7 jours sur 7, sans délai d'attente |
| Test avec des membres réels | Essais auprès des utilisateurs et boucles de rétroaction avant la diffusion à grande échelle | Des communications qui fonctionnent réellement |
La transformation numérique de l'assurance maladie peut permettre des soins personnalisés et une orientation proactive des membres grâce à l'intégration des données. Lorsque les payeurs relient l'historique des demandes de remboursement, les données cliniques et les préférences des membres, ils peuvent proposer des communications qui anticipent les besoins plutôt que de simplement répondre aux demandes.
IA et automatisation : Là où se font les vraies économies
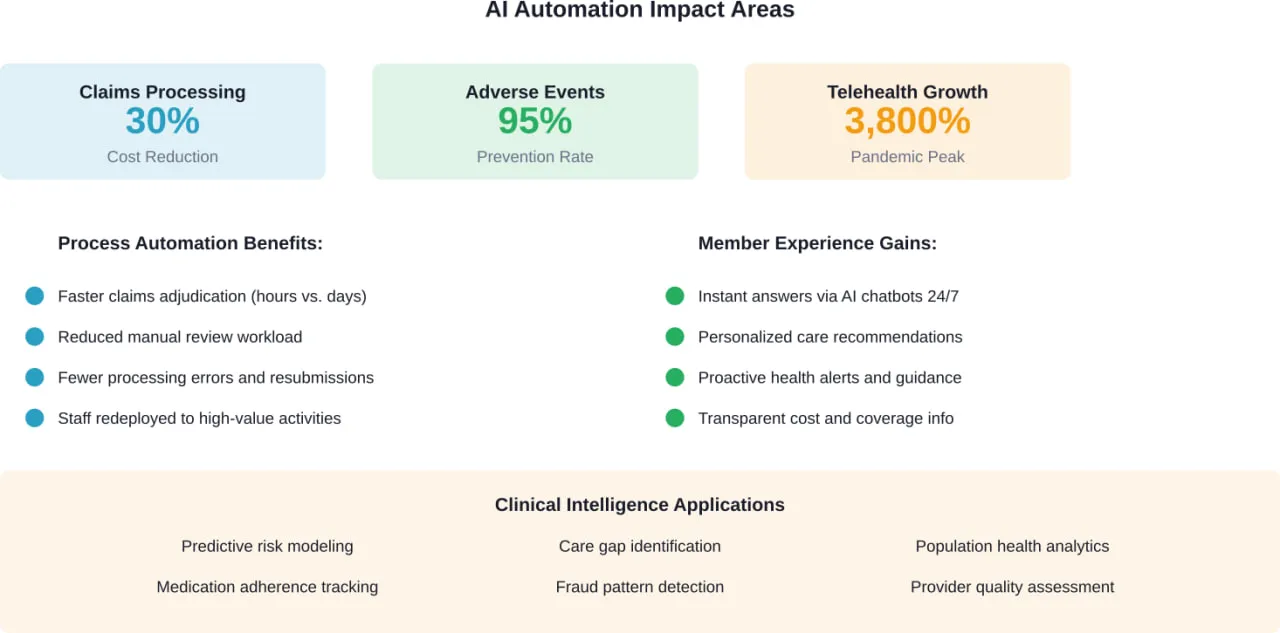
C'est grâce à l'automatisation que la transformation numérique passe du statut de “bien à avoir” à celui d“”essentiel à la survie". Lorsque l'automatisation est correctement dimensionnée, les payeurs peuvent réaliser jusqu'à 30% d'économies de coûts administratifs dans le traitement des demandes de remboursement.
Mais attendez - l'automatisation n'est pas seulement une question de réduction des coûts. Il s'agit de redéployer les talents humains des tâches répétitives vers la résolution de problèmes complexes et la défense des intérêts des membres.
Cas d'utilisation de l'automatisation à fort impact
- Traitement et évaluation des demandes d'indemnisation. L'IA peut examiner les demandes en fonction des règles de la police, signaler les anomalies et approuver automatiquement les cas simples. Résultat : des délais de traitement plus courts, moins d'erreurs et une charge administrative réduite.
- Autorisation préalable. C'est depuis longtemps un point sensible pour les prestataires de soins et les patients. Les systèmes automatisés peuvent évaluer les demandes en fonction de critères cliniques en temps réel, approuver instantanément les cas de routine et acheminer les cas complexes vers des examinateurs cliniques ayant déjà rassemblé le contexte pertinent.
- Demandes de renseignements sur les services aux membres. Le traitement du langage naturel permet aux chatbots de répondre aux questions courantes sur les prestations, l'état des demandes de remboursement et les réseaux de prestataires. Lorsqu'une escalade est nécessaire, le système dirige les membres vers le bon spécialiste avec l'historique complet de la conversation.
- Détection de la fraude. Les modèles d'apprentissage automatique peuvent identifier des schémas suspects parmi des millions de demandes d'indemnisation, schémas qu'il serait impossible à des examinateurs humains de repérer à grande échelle.
En exploitant les outils numériques, les prestataires de soins de santé peuvent améliorer la qualité des soins qu'ils fournissent et les résultats pour les patients. Il s'agit notamment de prévenir jusqu'à 95% des effets indésirables des médicaments et de réduire le nombre de tests effectués en double.
Intégration des données et analyse : Les fondements
Aucune des expériences frontales sophistiquées n'a d'importance si la base de données est défaillante. La rationalisation des opérations de données est essentielle pour améliorer l'agilité de l'entreprise.
L'accès aux données en temps réel peut à la fois accélérer et améliorer la prise de décision. La transformation numérique a conduit 65% des hôpitaux américains à utiliser des outils prédictifs assistés par l'IA intégrés à leurs systèmes de DSE.
Pour les payeurs, les plateformes de données intégrées permettent :
- Profils unifiés des membres combinant les données sur les demandes de remboursement, les données cliniques, les données pharmaceutiques et les données sur les déterminants sociaux
- Vérification de l'éligibilité et des prestations en temps réel
- Analyse prédictive pour identifier les membres à risque d'événements coûteux
- Tableaux de bord de suivi des mesures de qualité et des résultats
- Gestion de la santé de la population à grande échelle
CMS continue de faire évoluer Meaningful Measures 2.0 et le cadre Cascade of Meaningful Measures pour refléter les priorités de l'agence en matière de mesure de la qualité. Lors de son introduction en 2017, l'objectif de Meaningful Measures était de réduire le nombre de mesures de qualité Medicare et d'alléger le fardeau des entités mesurées.
Cette évolution vers des mesures rationalisées et significatives exige des payeurs qu'ils disposent de données propres et intégrées, capables de répondre aux exigences en matière de rapports sans intervention manuelle.
La norme FHIR : Faire de l'interopérabilité une réalité
HL7 FHIR (Fast Healthcare Interoperability Resources) s'est imposé comme la norme pour l'échange de données de santé. Le projet Da Vinci fournit des guides de mise en œuvre spécialement conçus pour les cas d'utilisation des payeurs :
- Échange de données sur les payeurs (PDex) : Permet aux payeurs de partager les données cliniques et les données relatives aux demandes de remboursement avec les membres et d'autres payeurs.
- Découverte des exigences de couverture (CRD) : Aide les prestataires à comprendre les exigences de couverture lors de la planification des soins
- Soutien à l'autorisation préalable (PAS) : Automatisation de la soumission des autorisations préalables et de la vérification de leur statut
- Modèles et règles de documentation (DTR) : Rationalisation de la collecte de documents en vue d'une autorisation préalable
Il ne s'agit pas de spécifications théoriques. Il s'agit de guides de mise en œuvre éprouvés, adoptés dans le monde réel par les principaux payeurs et systèmes de santé.
Expérience des membres : La personnalisation à grande échelle
Les avantages de la simplification comprennent des produits et des soins personnalisés fournis par l'intermédiaire de canaux numériques. Les affiliés attendent de leur régime d'assurance maladie le même niveau d'expérience numérique que celui qu'ils obtiennent des applications bancaires et de vente au détail.
Cela vous dit quelque chose ? Les députés veulent :
- Vérifier les prestations et la couverture en quelques clics
- Comparer les coûts des différents prestataires et des différentes options de traitement
- Accès à des soins virtuels au moment et à l'endroit où ils en ont besoin
- Recevoir des conseils proactifs sur les soins préventifs et les médicaments
- Comprendre leurs factures sans avoir besoin d'une bague de décodage
La voie à suivre pour les assureurs santé consiste à développer ces capacités en s'appuyant sur des plateformes de données intégrées. La personnalisation exige de comprendre le parcours de santé, les préférences et les besoins uniques de chaque membre.
Créer des plates-formes efficaces d'engagement des membres
Les portails et applications efficaces pour les membres vont au-delà des fonctionnalités de base telles que l'accès à la carte d'identité et l'historique des demandes de remboursement. Ils fournissent :
- Informations contextuelles. Plutôt qu'un contenu éducatif générique, les membres reçoivent des informations en rapport avec leur état de santé, leurs médicaments et leur plan de soins.
- Transparence des coûts. Avant de programmer une intervention, les membres peuvent consulter les coûts estimés en fonction de leurs garanties spécifiques et de leur franchise.
- Navigation dans les soins. Les parcours guidés aident les membres à trouver les bons soins au bon moment, qu'il s'agisse d'une visite de télésanté, de soins urgents ou d'une orientation vers un spécialiste.
- Plans d'action en matière de santé. Rappels personnalisés pour les dépistages préventifs, les renouvellements de médicaments et la gestion des maladies chroniques.
C'est là que les choses deviennent intéressantes : lorsque ces points de contact numériques sont connectés aux équipes de gestion des soins, ils créent une expérience hybride transparente. Les outils numériques gèrent les interactions de routine, tandis que l'assistance humaine est disponible en cas de complexité ou d'empathie.
Soins fondés sur la valeur et mesure des résultats
La transformation numérique permet aux payeurs de participer plus efficacement aux accords de soins basés sur la valeur. Avec des données et des analyses intégrées, les payeurs peuvent :
- Suivre les indicateurs de qualité en temps réel plutôt que rétrospectivement
- Identifier les lacunes en matière de soins et coordonner les actions de sensibilisation pour les combler
- Attribuer les résultats à des interventions et à des prestataires spécifiques
- Partager des informations exploitables avec les fournisseurs partenaires
- Adapter les stratégies de soins en fonction de ce qui fonctionne
Le passage de la rémunération à l'acte à des modèles de paiement basés sur la valeur exige ce niveau de sophistication opérationnelle. Les payeurs ne peuvent pas se contenter de payer différemment les demandes de remboursement : ils doivent changer radicalement leur façon de gérer les populations et d'établir des partenariats avec les prestataires.
| Modèle de payeur traditionnel | Modèle transformé numériquement |
|---|---|
| Traitement réactif des demandes | Gestion proactive des soins |
| Le prestataire en tant que vendeur | Le prestataire en tant que partenaire |
| Paiements basés sur le volume | Contrats basés sur les résultats |
| Rapport annuel sur la qualité | Suivi des performances en temps réel |
| Systèmes de données cloisonnés | Informations intégrées sur la santé |
| Communications génériques aux membres | Engagement personnalisé |
| Flux de travail manuels | Automatisation alimentée par l'IA |
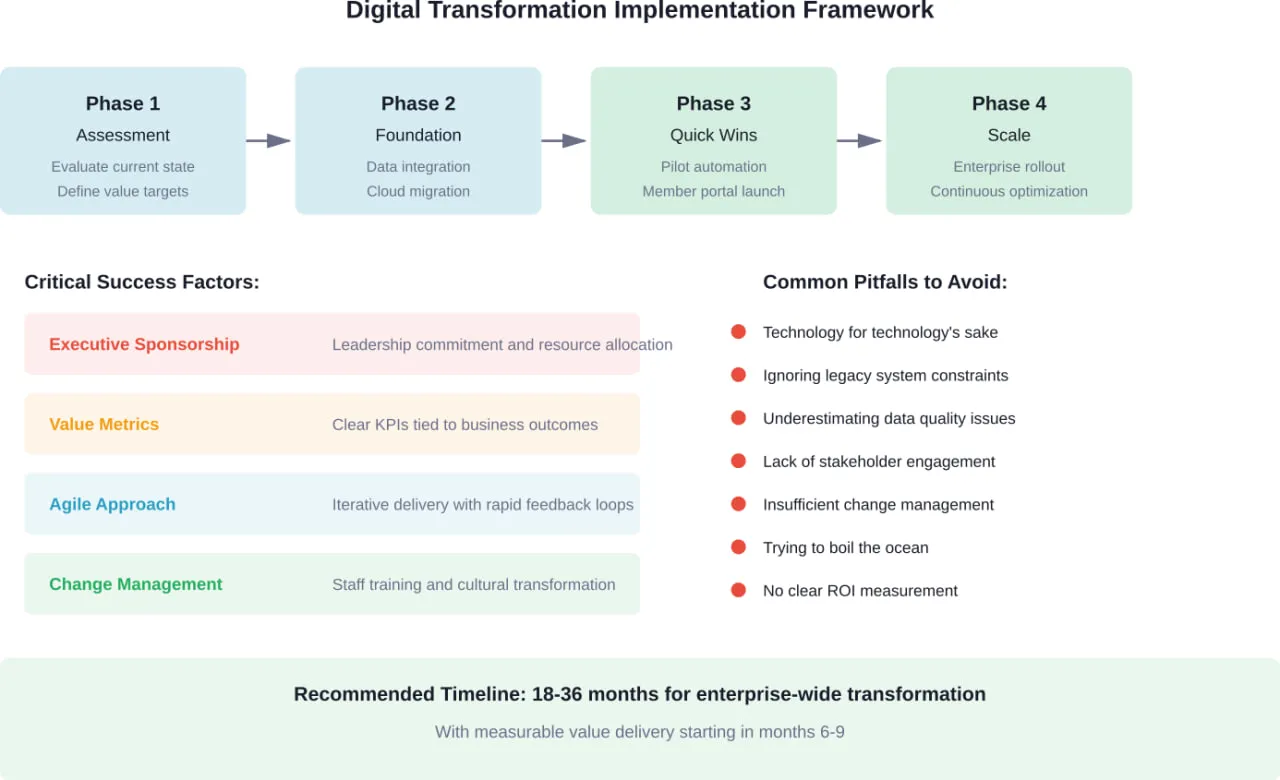
Les difficultés de mise en œuvre et la manière de les résoudre
D'accord, mais qu'en est-il des obstacles ? Les payeurs de soins de santé sont confrontés à plusieurs défis importants lors de l'exécution de la transformation numérique :
Intégration des systèmes existants
La plupart des payeurs utilisent des plateformes d'administration de base vieilles de plusieurs dizaines d'années. Ces systèmes contiennent une logique commerciale critique et des données historiques qui ne peuvent pas être simplement remplacées du jour au lendemain.
La solution n'est pas toujours d'arracher et de remplacer. De nombreuses transformations réussies utilisent une approche progressive : construction de couches d'API modernes au-dessus des systèmes existants, migration progressive des fonctionnalités vers des microservices basés sur le cloud et maintien de systèmes parallèles pendant les périodes de transition.
Qualité et normalisation des données
Même avec les normes FHIR, la qualité des données reste un défi. Près de la moitié des organismes d'information sur la santé doivent passer de codes non standard à des formats standardisés. Les dossiers incomplets des membres, les répertoires incohérents des prestataires et les historiques de soins fragmentés sont autant d'éléments qui compromettent les initiatives numériques.
Pour y remédier, il faut une gouvernance des données dédiée : établir des processus de gestion des données de référence, mettre en œuvre des règles de validation au point d'entrée et contrôler en permanence les paramètres de qualité des données.
Gestion du changement et culture
La technologie est souvent la partie la plus facile. Le défi le plus difficile à relever est d'amener les gens à changer leur façon de travailler. Les membres du personnel qui ont traité les demandes manuellement pendant des années peuvent résister à l'automatisation. Les équipes cliniques peuvent être sceptiques face aux recommandations de l'IA.
Les transformations réussies investissent fortement dans la gestion du changement : communiquer clairement la vision, impliquer le personnel de première ligne dans les décisions de conception, fournir une formation approfondie et célébrer les premières victoires pour créer une dynamique.
Sécurité et protection de la vie privée
Les données relatives aux soins de santé comptent parmi les informations les plus sensibles qui existent. Toute transformation numérique doit maintenir des protections rigoureuses en matière de sécurité et de confidentialité tout en permettant la circulation des données.
Cela nécessite une architecture de sécurité à confiance zéro, un cryptage complet, des audits réguliers et des technologies de préservation de la vie privée qui permettent d'utiliser les données à des fins d'analyse tout en protégeant les identités individuelles.
Un regard vers l'avenir : L'avenir de la transformation numérique du payeur
À l'approche de 2026, plusieurs tendances façonnent la prochaine phase de la transformation numérique des payeurs de soins de santé :
- L'IA générative pour la documentation et la communication. Les modèles linguistiques étendus peuvent rédiger la correspondance avec les membres, résumer la documentation clinique pour les gestionnaires de soins et même aider à répondre aux appels et aux griefs, tout en maintenant la conformité et la surveillance appropriée.
- Autorisation de prestations en temps réel. Avec la maturation de l'interopérabilité, la vision d'une vérification des prestations en temps réel et d'une autorisation préalable sur le lieu de soins devient réalisable. Les prestataires obtiennent des réponses instantanées, les membres évitent les refus surprises et les payeurs réduisent le travail administratif.
- Intégration des déterminants sociaux. Les plateformes numériques commencent à intégrer des données sur le logement, la sécurité alimentaire, les transports et d'autres facteurs sociaux qui influencent fortement les résultats en matière de santé. Cela permet d'apporter un soutien plus holistique aux membres.
- Partenariats pour l'écosystème. Les payeurs vont au-delà des intégrations bilatérales pour participer à des réseaux de données multipartites. TEFCA et les réseaux alignés sur la CMS représentent l'infrastructure de cet écosystème connecté.
Le secteur de la santé continue de passer de la planification à la mise en œuvre active. Les organisations qui exécutent bien les fondamentaux de la transformation numérique - interopérabilité, automatisation, intégration des données et expérience des membres - seront positionnées en tête.
Questions fréquemment posées
- Qu'est-ce que la transformation numérique pour les payeurs de soins de santé ?
La transformation numérique pour les payeurs de soins de santé implique la modernisation des opérations de base grâce au cloud computing, à l'automatisation de l'IA, aux normes d'interopérabilité comme FHIR et aux plateformes de données intégrées. L'objectif est d'améliorer l'expérience des membres, de réduire les coûts administratifs (jusqu'à 30% dans le traitement des demandes de remboursement), de permettre des modèles de soins fondés sur la valeur et de répondre aux exigences réglementaires en matière d'échange de données. Il ne s'agit pas seulement de mettre en œuvre de nouvelles technologies, mais aussi de réorganiser fondamentalement le mode de fonctionnement des payeurs pour qu'il soit axé sur les données et les membres.
- Pourquoi les payeurs de soins de santé investissent-ils aujourd'hui dans la transformation numérique ?
Plusieurs facteurs sont à l'origine de cette urgence : Les exigences réglementaires de la CMS en matière d'interopérabilité et d'échange de données qui sont entrées en vigueur ces dernières années, l'accélération de la télésanté et des attentes numériques due à la pandémie (l'utilisation de la télésanté a augmenté de 3 800% au plus fort de la pandémie), la confusion persistante des membres avec 51% des adultes assurés qui luttent pour comprendre leur couverture, la pression concurrentielle exercée par les nouveaux arrivants numériques et la possibilité de réduire les coûts administratifs grâce à l'automatisation. Les organismes payeurs qui ne se modernisent pas risquent la non-conformité réglementaire et l'attrition des membres.
- Quels sont les plus grands défis de la transformation numérique des payeurs de soins de santé ?
Les principaux défis à relever sont les suivants : intégrer des systèmes d'administration de base vieux de plusieurs décennies, garantir la qualité et la normalisation des données (près de la moitié des organismes d'information sur la santé doivent cartographier des codes non standard), gérer le changement organisationnel et la résistance culturelle, maintenir la sécurité et la confidentialité tout en permettant la circulation des données, et démontrer un retour sur investissement clair pour justifier la poursuite des investissements. La mise en œuvre technique est souvent plus facile que le changement des personnes et des processus.
- Comment FHIR permet-il la transformation numérique du payeur ?
HL7 FHIR fournit des API standardisées pour l'échange de données de santé, permettant aux payeurs de partager des informations avec les fournisseurs, les membres et d'autres payeurs sans intégrations personnalisées. Le projet Da Vinci propose des guides de mise en œuvre spécifiques aux payeurs pour des cas d'utilisation tels que l'accès aux données des membres, l'autorisation préalable, la découverte des exigences de couverture et l'échange de payeur à payeur. La conformité à FHIR est désormais exigée par les réglementations de la CMS, ce qui en fait une infrastructure essentielle plutôt qu'optionnelle. Elle permet aux systèmes de “parler la même langue” pour les données de santé.
- Quel retour sur investissement les payeurs peuvent-ils attendre de la transformation numérique ?
Lorsqu'elle est correctement mise à l'échelle, l'automatisation peut permettre de réaliser jusqu'à 30% d'économies dans le traitement des demandes de remboursement, tandis que l'IA peut prévenir jusqu'à 95% d'événements indésirables liés aux médicaments. Au-delà de la réduction directe des coûts, les avantages comprennent une meilleure fidélisation des membres grâce à de meilleures expériences, une réduction du travail manuel grâce à l'automatisation, un traitement plus rapide des demandes (quelques heures au lieu de quelques jours), une réduction des délais d'autorisation préalable et une meilleure performance dans les contrats basés sur la valeur grâce à un suivi de la qualité en temps réel. La clé est de se concentrer sur les cas d'utilisation à fort impact plutôt que d'essayer de tout transformer en même temps.
- Combien de temps dure la transformation numérique des payeurs de soins de santé ?
La transformation à l'échelle de l'entreprise nécessite généralement 18 à 36 mois, mais la création de valeur devrait commencer beaucoup plus tôt - dans les 6 à 9 mois pour les projets pilotes initiaux et les gains rapides. Les approches les plus fructueuses se déroulent par étapes : évaluation et planification (mois 1 à 3), données fondamentales et travail sur le cloud (mois 3 à 12), automatisation des pilotes et lancement du portail des membres (mois 6 à 15), et mise à l'échelle de l'entreprise (mois 12 et plus). Tenter de tout transformer simultanément est généralement voué à l'échec. Une livraison progressive avec des étapes mesurables maintient l'élan et le soutien de la direction.
- Quel rôle joue l'IA dans la transformation numérique des payeurs ?
L'IA alimente de nombreux cas d'utilisation à forte valeur ajoutée, notamment l'auto-adjudication des demandes de remboursement, l'évaluation des autorisations préalables en fonction de critères cliniques, la détection des fraudes grâce à l'analyse des schémas, les chatbots de service aux membres utilisant le traitement du langage naturel, la modélisation prédictive pour identifier les membres à risque, les recommandations de soins personnalisées et la synthèse de la documentation. La technologie a considérablement évolué, 65% des hôpitaux américains utilisant désormais des outils prédictifs assistés par l'IA. Pour les payeurs, l'IA permet à la fois de réduire les coûts grâce à l'automatisation et d'améliorer la qualité grâce à une meilleure aide à la décision.
Conclusion : De la stratégie à l'exécution
La transformation numérique pour les payeurs de soins de santé est passée d'une aspiration stratégique à une nécessité opérationnelle. Les réglementations de la CMS l'exigent, les membres l'attendent et les pressions économiques l'exigent.
Les payeurs qui réussiront ne sont pas nécessairement ceux qui disposent des plus gros budgets technologiques. Ce sont ceux qui se concentrent sans relâche sur la valeur ajoutée, en mesurant les résultats, en procédant à des ajustements en fonction de ces résultats et en évitant la tentation de suivre toutes les nouvelles tendances technologiques.
Les principes fondamentaux restent essentiels : l'interopérabilité qui permet un flux de données transparent, l'automatisation qui réduit la charge administrative, les plateformes de données intégrées qui fournissent une source unique de vérité, et les expériences des membres qui sont simples, transparentes et personnalisées.
Alors que l'écosystème des soins de santé continue d'évoluer vers des soins basés sur la valeur et des modèles de prestation intégrés, les payeurs numériquement matures se positionneront comme des partenaires stratégiques plutôt que comme des processeurs transactionnels. Le travail de transformation est difficile, mais le coût de l'immobilisme est bien plus élevé.
La question n'est pas de savoir s'il faut se transformer, mais de savoir avec quelle rapidité et quelle efficacité votre organisation peut mettre en œuvre les principes fondamentaux tout en se concentrant sur une valeur commerciale mesurable.


